عشق ورزی و عشق بازی
آموزش مسائل جنسی و ارائه راهکار برای مشکلات جنسی زوجینعشق ورزی و عشق بازی
آموزش مسائل جنسی و ارائه راهکار برای مشکلات جنسی زوجینبزرگ شدن خوش خیم پستان مردان(ژنیکوماستی)
وجود پستان های زنانه در یک مرد را میگویند که اغلب موارد بیماری محسوب نمیشود. در 3 دوره ژنیکوماستی طبیعی است: نوزادی بلوغ پیری..که در هر سه دوره غلظت استروژن خون نسبت به تستوسترون بیشتر است. ژنیکوماستی طبیعی نوزادی به دلیل تاثیر استروژن های جفتی روی پارانشیم پستان نوزاد میباشد. حین بلوغ استرادیول نسبت به تستوسترون افزایش یافته است.
در پیری تستوسترون کاهش یافته و استروژن بالای نسبی ایجاد شده که مسبب ژنیکوماستی پیری است.
در آسیب شناسی بافتی:
مجاری معدود پستان بزرگ طویل شاخه شاخه شده و بافت زمینه ای و غددی افزایش مییابد. در هنگام بلوغ( بیشتر در سنین 12-15) این حالت بیشتر یکطرفه است. و در هنگام پیری دوطرفه است. ولی گاهی غیر قرینه میباشد. در افرادی که چاق نیستند حد اقل 2 سانتی متر بافت پستانی زیر آرئولر باید وجود داشته باشد تا ژنیکوماستی تلقی شود. و برای افتراق آن از سایر ضایعات نیاز به ماموگرافی و سونوگرافی میباشد.
نکته:
در مردان مسن توده های بزرگ بی درد و تراکم های موضعی پستان و نامنظمی و عدم تقارن پستان میتواند نشانه سرطانهای زودرس پستان باشد. ژنیکوماستی عامل مستعد کننده سرطان پستان نمیباشد ولی وقتی تحت شرایط هیپو آندرژنیک مثل سندرم کلاین فلتر قرار بگیرد پیش میاید... خطر سرطان پستان بالا میرود.
علل این بیماری:
چندین مکانیسم وجود دارد.مکانیسم اول عوامل افزایش دهنده استروژن است. مثل ترشح استرادیول از سرطانهای بیضه یا غیر بیضه ای. بیماری های غددی مثل پرکاری و کم کاری تیرویید( هیپر یا هیپو تیروئیدیسم). بیماری کبدی سیروز ورژیم غذائی ( محرومیت از پروتین ها و چربی) نیز استروژن را افزایش میدهد. ژنیکوماستی refeeding ناشی از ترشح مجدد گنادو تروپین های هیپوفیزی به دنبال یک دوره از کار افتادگی هیپوفیز است.
مکانیسم دوم
عوامل کاهنده آندروژن است مثل پیری .همزمان با کاهش تستوسترون غلضت گلوبین های حامل تستوسترون افزایش می یابد. هیپر تروفی ناشی از پیری در مردان 50 - 70 ساله میباشد.
افزایش استروژن به علت غدد جنسی:
دوجنسی بودن حقیقی-بعضی سرطانهای بیضوی- بعضی سرطانهای غیر بیضوی- اختلالات غددی-بیماریهای کبدی-تغییرات رژیم
غذائی
کاهش یافتن هورمون های مردانه:
پیری-حالاتی که غدد جنسی مردانه بخوبی کار نمیکنند و اشکال از خود غدد است-
حالاتی که عوامل دیگری باعث میشوند که غدد جنسی بخوبی کار نکنند:
صدمه به بیضه- عفومت مزمن بیضه ها- بیضه پنهان- پرتو تابی- هیدروسل-واریکوسل- اسپر ماتوسل
بقیه علل:
نارسائی کلیه- علل داروئی-بیماریهای غیر سرطانی ریه-آسیب های قفسه سینه- علل مربوط به مشکلات
روانپزشکی مثل اضطراب و استرس- ایدز
نکته:
علایم سندرم کلاین فلتر ژنیکوماستی هیپر گنادوتروپیک هیپوگنادیسم و آزواسپرمی است. سایر علل نارسائی اولیه بیضه کمبود
ACTH اختلالات ارثی سنتز آندروژن و فقدان مادزادی بیضه میباشد. نارسائی ثانویه بیضه مثل تروما ,ارکیت ,کریپتور کیدیسم پرتو تابی شکمی ,یا ژمیتال هیدوروسل واریکوسل و اسپر ماتوسل هستند. نارسائی کلیوی با هر علتی میتواند باعث ژنیکوماستی شود.
داروها:
داروهای دارای اثرات استروژنی مثل دیژیتال استروژن ها استروئید های آنا بولیک و ماری جوانا . دارو های مهار کننده تولید و عملکرد تستنوسترون مثل simetidine ketokonazole fenytoien spirolactone و دارو های ضد سرطان و دیازپام با مکانیسم ناشناحته مثل, رزرپین تئوفیلین وراپامیل ضد افسردگی های سه حلقه ای و فوروسماید از جمله عوامل ژنیکوماستی هستند.
در مان داروئی:
درمان طبی فقط در مواردی که تشخیص قطعی بیماری زمینه ای معلوم باشد موثر است. در موارد کمبودآندروژن, تجویز تستوسترون موثر است. در مواردی دانازول موثر است.ولی عوارض زیادی به همراه دارد. تاموکسیفن هم تا حدی برای بیماریهای خوش حیم پستان از جمله ژنیکوماستی موثر است
درمان جراحی:
درژنیکوماستی بزرگ و پیشرونده که قطع مصرف دارو یا در مان نقائص غددی پاسخ نمیدهد بهترین درمان ماستکتومی از طریق آرئول است و لی جراحی وقتی انجام میشود که علت ایجاد ژنیکوکاستی علی رغم تلاش فراوان ناشناخته بماند.
ژنیکوماستی
ژنیکوماستی به بزرگ شدن خوش خیم پستان مردان گفته میشه که در اثز افزایش جزء غده ای پستان مردان ایجاد میشود. این حالت شایع در 70% پسران در حال بلوغ و تقریبا یک سوم بالغین 50-80 ساله دیده میشود. استروژن ها رشد قسمت غده ای پستان را تحریک میکنند و آندروژن ها آنرا مهار میکنند. بنابراین ژنیکوماستی در نتیجه عدم تعادل عمل استروژن وآندروژن در بافت پستانی ایجاد میشود. این اختلال ممکن است در اثر افرایش استروژن های آزاد کاهش, آندروژن های آزاد آندوژن, عدم حساسیت بافت ها به آندروژن وعدم حساسیت بافت ها پستانی به استروژن ها ایجاد میگردد.
باید ژنیکوماستی را از افزایش چربی بافت پستانی بدون رشد غده ای و دیگر ضایعات پستانی خصوصا کارسینوم پستان افتراق داد.کانسر پستان مذکر معمولا به صورت توده ای یک طرفه خارج از مرکز سفت یا نرم که به بافت زیرین فیکس میبشد بروز میکند.ممکن است فرو رفتگی پوست یا کشیدگی آن همچنین زخم و دلمه بستن در نوک پستان یا ترشحات پستانی وجود داشته باشد. اما ژنیکوماستی برعکس در مرکز و به دور نوک پستان شکل میگیرد و چسبیده به بافت زیرین نمیباشد.
ژنیکوماستی دردناک در دوران بلوغ جنس مذکر را باید در فواصل زمانی معین معاینه نمود زیرا در اغلب بیماران ژنیکوماستی مربوط به دوران بلوغ در مدت یک سال از میان میرود. در ژنیکوماستی بدون علامت بالغین که تصادفا کشف میشود لازم است بررسی دقیقی از تظر موارد زیر انجام شود. الکل- دارو- درمان داروئی اختلال عملکرد کبدی- ریوی یا کلیوی علایم و نشانه های کم کاری غدد جنسی- و پرکاری تیروئید( که البته با تولید زیاد هورمون تیروئید فرق دارد). اگر حالات فوق وجود نداشته باشد.. فقط کافی است بیمار تحت نظر باشد.. برعکس در فرد بالغی که ژنیکوماستی دردناک پیشرونده وجود دارد باید آزمایشات تیروئید کبد و کلیه انجام شود. چنانچه نتایج آزمایشات طبیعی بود باید HCG LH تستوسترون و استرادیول اندازه گیری شود.
قطع داروی ایجاد کننده ژنیکوماستی یا تصحیح زمینه موثر در ایجاد آن ممکن است منجر به کوچک شدن بافت غده ای پستان شود. اگر ژنیکوماستی باقی بماند میتوان یک دوره درمانی ضد استروژن مثل تاموکسیفن را به مدت سه ماه امتحان کرد. تا نتیجه آن مشخص شود. مواردی از ژنیکوماستی که بیش از یک سال طول کشیده باشد.. معمولا دارای بخش فیبروتیک است که به درمان داروئی پاسخ نمیدهد بنا براین معمولا برای برداشتن بافت, انجام عمل جراحی لازم میشود.
حالات همراه با ژنیکوامستی
بطور طبیعی: دوران بلوغ- دوران نوزادی- خودبخود
سرطانها:بیضه- آدرنال- تولید نابجای گنادو تروپین جفتی انسانی
نارسائی های اولیه غدد جنسی
نارسائی های ثانویه غدد جنسی
نقائص آنزیمی در تولید تستوسترون
سندرم های عدم حساسیت به آندورژن
بیماریهای کبدی
سوء تغذیه یا تغذیه مجدد
دیالیز
پرکاری تیروئید
افرایش فعالیت خازج غده ای آروماتاز
داروها: استروژن- آگونیست های استروژن- گمادوتروپین ها- آنتی آندروژن ها-مهار کننده های سنتز آندورژن- داروهاس سیتو توکسیک- الکل-
بی د لیل
ارزیابی تشخیصی علل ژنیکوماستی بر اساس آزمایشات :
HCG: یا همان گمادوتروپین جفتی انسانی
LH:هورمون لوتئینی
T:تستوسترون
E2: استرادیول
این آزمایشات در صورت ضرورت باید انجام شود تا نهایتا بتوان به کمک آنها و بر اساس قضاوتی که پزشک انجام میدهد
در باره این حالات اظهار نظر کرد:
ژنیکوماستی بی دلیل-افزایش فعالیت آرو ماتاز خارج غده ای- سرطان آدرنال-مقاومت آندروژنی- پرکاری تیروئید- کم کاری غدد جنسی- احتمال سرطان هیپوفیزی مترشحه پرولاکتین- کم کاری غدد جنسی اولیه- سرطان بیضوی خارج غده ای یا سرطان
نان تروفوبلاستیک مترشحه HCG - بعضی سرطانهای بیضه
درمان ژنیکو ماستی
مهم ترین اقدام برطرف کردن عامل اولیه است. به عنوان مثال در پسران و در سنین بلوغ ژنیکوماستی خود محدود شونده است و پس از چند سال برطرف می شود بنا براین به درمان خاصی نیاز ندارد. اگر علت ژنیکوماستی سرطان , اختلال تیروئید , بیماری کبدی و کلیوی باشد , باید نسبت به درمان آن اقدام کرد
در مورد ژنیکوماستی ناشی از داروها , درمان شامل قطع مصرف داروهای مسبب است. قطع مصرف دارو به طور معمول به برطرف شدن ژنیکوماستی می انجامد, البته نه در همه موارد. هنگامی که بیمار درد دارد یا نمی تواند سایر انواع درمان را تجربه کند تجویز مدولاتور های گیرنده استروژن(آنتی استروژن ها ), نظیرتاموکسی فن(tamoxifen) یا رالوکسیفن (raloxifen) توصیه می شود. به نظر میرسد که این داروها در کاهش درد و کوچک شدن اندازه پستان در دو سوم بیماران موثر باشد
ژنیکوماستی عارضه ای شایع در بیماران مبتلا به سرطان پروستات است. داروهای آنتی آندروژنی( هورمون مردانه) نظیر بی کالوتوماید (bicalotomide) باعث بهبودی درد و رفع بزرگ شدن پستان در این بیماران می شوند. مهار کننده آروماتاز نظیر
آناستروزول(anastrozole) با نام تجارتی آریمیدکس(arimidex) و لتروزول (letrozole) با نام تجارتی پر اعتبار فمارا(femara) نیز در درمان ژنیکوماستی موثر شناخته شده اند. داروهای دیگری نظیر کلومیفن (clomiphen) که برای کم کاری غدد جنسی به کار می روند , ممکن است مسبب ژنیکوماستی شوند
اگر در بیمار کم کار غده جنسی, کاهش سطح تستوسترون تشخیص داده شد , هورمون درمانی جایگزین با تستوسترون توصیه می شود. تستوسترون خوراکی چندان مطلوب نیست.مشتقات تستوسترون خوراکی نظیر اکساندرولون(oxandrolon) و فلوکسی مسترون(flouxymestron) عوارض ناخواسته نامطلوبی نظیر مسمومیت کبدی بر جای می گذارند. روش های تزریق داخل عضلانی , برچسب پوستی ( آندودرم), برچسب کیسه بیضه ای( به نام تستودرم) و ژل موضعی (آندروژل ) پیشنهاد می شود
منبع : iransalamat.com
مکانیزم اثر
تاموکسیفن آنتیاستروژنغیراستروئیدی میباشد که اثرات ضعیفاستروژنی نیز دارد. تاموکسیفنگیرندههای استرادیول را مهار میکند. القاءتخمکگذاری با اشغال گیرندههایاستروژن و حذف اثر مهاری هورمون ودر نیتجه تحریک ترشح هورمونآزادکننده گناد و تروپین از هیپوتالاموس انجام میگیرد.
فارماکوکینتیک
متابولیسم تاموکسیفنکبدی است و دارای چرخه رودهای ـ کبدیمیباشد، حذف دارو دو مرحلهای بوده کهمرحله اول 4-7 ساعت پس از تجویز ومرحله دوم 7-14 روز طول میکشد. اثردرمانی مطلوب 4-10 هفته پس از شروعدرمان حاصل میشود. اثرات آنتاگونیستی دارو ممکن است چند هفتهپس از یک نوبت مصرف آن ادامهداشتهباشد. دارو اغلب بهصورت متابولیتاز طریق صفرا و مدفوع دفع میشود.
موارد منع مصرف
* با مصرف این دارو احتمالایجاد کیستهای تخمدان در زنان قبل ازدوران یائسگی وجود دارد.
* احتمال افزایش کلسیم خون در صورتوجود متاستاز استخوان را باید در نظرگرفت.
* با مصرف تاموکسیفن تغییراتآندومتر شامل هیپرپلازی، پولیپ و سرطان گزارش شدهاست. خونریزیغیرطبیعی واژن و علائمی مانند درد یا فشار لگن باید مورد توجه قرار گیرد.
* در صورت وجود تاری دید، آبمروارید، کاهش تعداد پلاکتها و گلبولهایسفید و نیز بالابودن چربیهای خون، بایدبا احتیاط مصرف شود.
عوارض جانبی احتمالی
گر گرفتگی، خونریزیواژن، توقف قاعدگی، خارش فرج،اختلالات گوارشی، التهاب تومور، کاهشتعداد پلاکتها، احتباس مایعات، طاسی، فیبروم رحم، اختلالات بینایی (تغییراتقرنیه، آب مروارید و رتینوپاتی) کاهشپلاکتها یا گلبولهای سفید خون، بهندرتکاهش نوتروفیلها و تغییرات آنزیمهایکبدی از عوارض جانبی دارو هستند.
توصیه ها
* روشهایغیرهورمونی جلوگیری از بارداری، طیدرمان و به مدت 2 ماه پس از درمان بایدمورد استفاده قرار گیرد. در صورتمشکوک بودن به بارداری فورا به پزشکمراجعه شود.
* در صورت بروز اختلالات گوارشیمصرف دارو ادامه یابد و در صورت بروزاستفراغ زودرس پس از مصرف دارو بهپزشک مراجعه شود.
1- داشتن یک رژیم غذایی که حاوی مقادیر زیادی از اسیدهای چرب ضروری غیر اشباع باشد این اسیدهای چرب در :کره بادام زمینی،روغنFlax Seed خوراکی(روغن بذرک یا تخم کتان)،روغن زیتون،ماهی آزاد و روغن کانولا وجود دارد.
2-مصرف سبزیجاتی مثل:بروکلی،گل کلم،برگ تربچه،شلغم .
3- اجتناب از مصرف بیش از اندازه پروتئین بخصوص پروتئین سویا.
4- مصرف مواد غذایی که سرشار از روی، منیزیم و ویتامین ب6 باشدمثل:بادام زمینی،بادام هندی،فندق ، جگر گوسفند ،تخم مرغ و...
5-اجتناب از مصرف الکل
6-برخی اوقات نیز با استفاده از هورمونهای صناعی باعث افزایش تستوسترون میگردند که آمپولهای تستوسترون و هورمونLH (نوعی هورمون که از غده هیپوفیز در مغز ترشح شده و باعث افزایش تولید تستوسترون میگردد) از این دسته هستند.
7- انجام برخی حرکات ورزشی بخصوص حرکاتی که چند مفصل را درگیر میکند مثل:اسکوات و پرس سینه( در افرادی که body building کار میکنند) نیز باعث افزایش این هورمون میگردد.
7-داشتن یک خواب منظم و کافی نیز یه این امر کمک میکند.
8- استفاده از دارچین،خارخاسک،زعفران و زنجبیل نیز مفید است.
در
خصوص گیاهان برای افزایش تستوسترون ، خارخسک هست که در مواقعی کاربرد دارد
که هورمون های جنسی فرد نامتوازن بوده یا تستوسترون کاهش یافته باشد. در
این حالت ماده فعال موجود در خارخسک می تواند با استفاده از آنزیم های
طبیعی بدن فرد این کمبود را جبران کند.
قرص یا قطره گیاهی آفرودیت
(بدون نسخه) رو هم میتوانید استفاده کنید که بهتر جواب میدهد چون هم
خارخاسک و زنجبیل و هم زعفران دارد و قویتر نسبت به عرق خارخاسک هست که
البته این دارو برای افزایش میل جنسی و درمان انزال زودرس بیشتر تجویز
میشود!
قطره آفرودیت از گیاهان زیر تشکیل شده است :
1- عصاره خارخاسک 65% Tribulus tertestris
2- عصاره دارچین 30% Cinnanomum zeylanicum
3-عصاره زنجبیل 4/5% Zingiber officinale
4-عصاره کلاله زعفران 0/5% Crocus sativus
قرص آفرودیت از گیاهان زیر تشکیل شده است :
1- عصاره خشک خارخاسک 40 میلی گرم Tribulus tertestris
2- عصاره خشک دارچین 11 میلی گرم Cinnanomum zeylanicum
3-عصاره خشک زنجبیل 12/27 میلی گرم Zingiber officinale
4-کلاله زعفران 3 میلی گرم Crocus sativus
عرق خارخاسک:طبیعت گرم
بیشترین
مصرف درمانی آن در درمان سنگ کلیه است- مدر-ضد میکروب-مفید برای التهاب
مجاری ادرار-سختی و سوزش ادرار-درد مثانه-سوزاک وسنگ کلیه-ضد درد و
آلرژی-تقویت کننده نیروی جنسی و بدن-دفع بلغم-درمان نارحتی های معده-عفونت و
التهاب لثه و افزایش بینایی-کاهش دهنده کلسترول خون و حفاظت کننده ی عروق و
مخاط دستگاه گوارش.
طریقه مصرف:سه فنجان صبح و عصر ناشتا میل شود.
اعضای تناسلی زن
نقش زن در تولید مثل:
نقش
زن در قیاس با مرد بسیار پیچیده است.نقش مرد اینست که اسپرم تولید کند و
برای بارورسازی آن را به دستگاه تناسلی زن و اندام جنسی او منتقل کند.در
اینجا نقش مرد در تولید مثل تمام می شود.و نقش اصلی زن بعد تخمک سازی شروع
می شود. بعد ترکیب اسپرم با تخمک جنین در رحم شروع به تولید مثل می
کند.البته این فرآیند بسیار پیچیده است که در این مبحث به ان نمی توان
پرداخت.
رحم:
رحم اصلی ترین عضو تناسلی زن می باشد. که شبیه
یک گلابی تخت می باشد. که قسمت پهن آن در بالا و قسمت باریک ان در پائین
واقع است. طول رحم حدود 6 تا 9 سانتیمتر می باشد که البته تقریبی است.این
ابعاد در زنان زایمان کرده بیشتر می شود.
در مرکز رحم حفرهای وجود
دارد که حاوی سه سوراخ است.که دوسوراخ به لوله هائی به نام فالوپ ارتباط
دارند و و سوراخ پایینی به واژن(مهبل)راه دارد.محلی یا مسیری برای ورود
اسپرم است.
برجستگی ونوس یا عانه ( mons veneris) :
بر آمدگی مدوری در جلوی شرمگاه و ناشی از انباشتگی چربی در زیر پوست است این برآمدگی و برجستگی که بالاترین قسمت فرج را تشکیل می دهد،پس از بلوغ با موهای زهار پوشیده می شود از اختصاصات رویش مو در این ناحیه در جنس مؤنث این است که به شکل مثلث بوده و به سمت بالا انتشار پیدا نمی کند.
واژن(مهبل):
واژن ارتباط دهنده رحم از داخل به خارج آن
است.که در هنگام آمیزش جنسی(مقاربت) اسپرم را به رحم می رساند. واژن در سر
دارای سوراخی می باشد که به آن دهانه واژن می گویند.این دهانه در دختران
باکره بوسیله غشا ویژه ای به نام پرده بکارت پوشانده شده است.
که با اولین ارتباط جنسی و دخول آلت کامل توسط مرد پاره می شود.
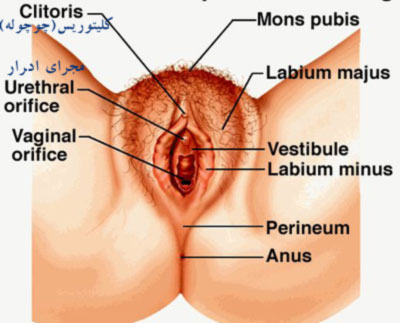
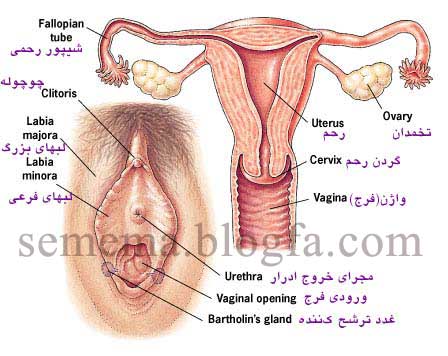
اعضا تناسلی خارجی زن(مهم در ارتباط جنسی):
تمامی موارد
بالا جز اعضا داخلی می شوند ولی اعضا خارجی زن شامل لبهای خارجی و لبهای
داخلی و چوچوله(بظر) می شوند این اعضا کم و بیش نمایان هستند.
لبهای خارجی:
لبهای
خارجی و یا بزرگ دو چین بزرگی هستند که اندامهای تناسلی داخلی را احاطه
کرده اند.این لبهای واژن پوشیده از مو هستند.این لبها طوری واژن را پوشش
داده اند که که تنها با جدا کردن این لبها لبهای داخلی واژن قابل مشاهده
هستند.ولی با افزایش دفعات تماس جنسی و زایمان وافزایش سن این لبها از باز
می شوند. این لبهای بزرگ از میاندوراه ( سطح بین مهبل و مقعد ) شروع اطراف
لبهای کوچک را فرا گرفته و در برجستگی ونوس تمام می شوند سطح خارجی لبهای
بزرگ از پوست ضخیم پوشیده شده که در سن بلوغ با رویش مو مستور می گردد.
لبهای داخلی:
دو
چین کوچک پوستی هستند که به طور طولی در درون لبهای بزرگ قرار دارند و
دهلیز را در بر می گیرند دهلیز شکاف باریکی در بین لبهای کوچک است که دهانه
پیشابراه و مهبل در آن باز می شوند لبهای کوچک مو ندارند ولی دارای چند
غده مترشح عرق چربی و رگهای خونی فراوان هستند لبهای کوچک خیلی نزدیک به هم
از سر پوش کلیتوریس در قسمت بالا به هم متصل اند و درقسمت تحتانی در دو
شاخه مهبلی به پایان می رسند.
با گشوده شدن
لبهای خارجی لبهای داخلی که کوچک و ظریف هستند نمایان میشوند. البته اندازه
این لبها هم در زنان مختلف هستند. عرض این لبها حدود 5.2 تا 5.5 هستند.
این لبها دارای بافهای عصبی هستند که به تحریکات جنسی حساس هستند.که در این هنگام متورم و اماسیده می شوند.
چوچوله:
محل
انقطای دو لب داخلی واژن در قسمت بالائی فرج را چوچوله(کلیتوریس)می نامند
که به لحاظ ساختاری شباهتی به آلت تناسلی مرد دارد و تفاوت اصلی اش در
انازه آن است که به حدود0.75 تا 1 سانتیمتر می رسد.سر آن گرد و مثل نخود
است.و بسیار در مقابل تحرکات جنسی بسیار انعطاف دارد و باعث برانگیختگی فوق
العاده زن می شود.
می توان گفت کانون تحرکات جنسی زن است.و باید در تماس جنسی توسط مرد به آن توجه شود.
غده های اسکن ( sken's gland ) و بارتولن ( bartholin's gland ) :
سوراخ پیشابراه توسط غده های اسکن احاطه شده است این غده ها معادل غده پروستات در مرد هستند و ترشحات آنها توسط دو مجرا که در طرفین سوراخ خارجی پیشابراه باز می شوند به خارج می ریزند غدد بارتولن نیز که بین لبهای کوچک و دیواره مهبل قرار گرفته اند دو غده خوشه ای بوده و ماده موکوسی مترشحه از آنها هنگام مقاربت اثر نرم و لغزان کننده ای دارد.
جراحی های واژینال
سه روش عمده جراحی زیبایی واژن جهت بازیابی احساس جوانی در مقاربت وجود دارد . این روشها جهت اصلاح و بهبود اختلالات در زیبایی پنهان زنان در نظر گرفته شده است . شرح کوتاه این سه روش بدین شرح است :
* هایمنوپلاستی (Hymenoplasty)- در این روش بازسازی پرده بکارت و بازگرداندن دختری صورت میگیرد .
* بازسازی و دوباره جوان سازی واژن (vaginal reconstruction and rejuvenation) – که با روش واژینوپلاستی (vaginoplasty) واژن تنگ میشود .
* عمل جراحی لبهای فرج
(labia surgery) – که با روش لابیاپلاستی (labiaplasty) لبهای فرج کوچک و
نمای آن بهبود داده میشود و اندازه و شکل لب های داخلی و خارجی اصلاح میشود
.
محل یاد شده می تواند به دلایلی از فرم و حالت طبیعی خارج شود. رفع این مشکل با بررسیها و طراحیهای لازم ممکن است. در این ناحیه دو عمل انجام می شود یا اینکه بر حجم اطراف آلت تناسلی افزوده شده و یا از حجم آن کاسته می شود. البته عمل جراحی نسبت به فرد متفاوت بوده و با توجه به خواسته فرد عملی می شود. این عمل در بسیاری مواقع به همراه عمل کشیدن پوست ناحیه شکم اتفاق می افتد. عمل جراحی به صورت بیهوشی کامل بوده و بین یک تا یک و نیم ساعت طول عمل نیاز می باشد. فرد در عرض یک تا دو روز بهبودی خود را باز یافته و بعد از دو روز می تواند به سر کارش مراجعه نماید. علاوه از این عمل جراحی لابیاپلاستی نیز در همین ناحیه محقق می شود که عمل بر روی خود آلت انجام می شود و اندازه و ابعاد آن مورد توجه قرار می گیرد. این عمل به وسیله ی بیهوشی موضعی انجام گرفته و مدت عمل 1 تا 5/1 ساعت به درازا می کشد. بعد از عمل طول دوره استراحت یک روز است.
منبع: وبلاگ دکتر سردار
نمونه هایی از جراحی های لابیاپلاستی در لینکهای زیر موجود است
معرفی چند جراح در این زمینه
دکتر رویا پور قربان
جراح و متخصص زنان و زایمان و نازایی
تلفن تماس : 88282800
تعیین وقت عمل ایمیل drpourghorbanreception@yahoo.com
خانم دکتر یزدیان
(تماس تلفنی فقط مختص خانم ها بوده و به آقایان به هیچ وجهی پاسخگو نخواهیم بود)
--جراح و متخصص زنان , زایمان و نازائی
--بررسی اولیه نازائی و IUI
--انجام سونوگرافی در مطب توسط خانم دکتر
--بررسی موقعیت حاملگی و جفت و تشخیص کیست های تخمدان
--جراحی پیشرفته و لاپاراسکوپی
--پیشگیری و درمان مسمومیت حاملگی
--درمان عفونتهای مقاربتی و پاپ اسمیر(pap smear )
--انجام مراقبتهای دوران بارداری
--غربالگری سرطان پستان و مامو گرافی
آدرس: تهران - خ کمیل جنب پارک بابائیان پ466 روبروی داروخانه پامچال
شما میتوانید بصورت online وقت قبلی بگیرید
id: myazdian85
فقط با ایمیل زیر به شما پاسخگو و میتوانیم با شما در ارتباط باشیم:
تلفن همراه: 09361372730
ایمیل : myazdian85@yahoo.com
تلفن مطب:021-55776319
بزرگ شدن کلیتوریس در زنان
بزرگ شدن کلیتوریس که درطب کلیترومگالی (clitoromegaly) نامیده
میشود مسئله نادری هست اگر بیش از3 تا 4 میلیمتر و طول آن بیش از4 تا 5
میلی متر باشه کلیتوریس بزرگ تعریف میشه .در اغلب موارد یک اختلال هورمونی
باعث این مسئله می شود.که معمولا متخصصین غدد می توانند وجود این اختلال را
ارزیابی کنند.
اگر هنگام تولد وجود داشته باشه معمولا یک اختلال
غده آدرنال باعث این مسئله است. اگر خانمی در بزرگسالی دچار این حالت باشه
در این حالت هم یک اختلال هورمونی وجود دارد که شاید مهمترین و شایعترین آن
تخمدان های کیستیک است.بعضی از سرطان های سیستم غدد و سیستم اندام تناسلی
هم می توانند با این تظاهر نمود کنند.گاهی وجود کیست در کلیتوریس باعث این
مسئله است و یا گاهی اصلا علتی وجود ندارد
این مسئله می تواند در
کسانی که تمایلات تبدیل به جنس مخالف را دارند و از داروهای هورمونی
استروئیدی هم استفاده می کنند دیده می شود.بعضی از زنهائی هم که تمایل به
بدنسازی دارند از هورمونهای استروئیدی دقیقا به این منظور استفاده می کنند.
بعضی ها هم برای افزایش میل جنسی، خودارضایی!
بعضی از خانم هائی هم که به دلائل طبی از تستوسترون استفاده می کنند ممکنه دچار این مشکل بشوند.بعضی هم از وسیله ای بنام پمپ کلیتوریس برای بزرگ کردن موقتی آن به منظور خود ارضائی استفاده می کنند.
منبع: ایران سلامت
منابع انگلیسی
http://en.wikipedia.org/wiki/Clitoromegaly
غدد جنسی زن
غدد جنسی زن(Ovary)
دستگاه تولیدمثل در زنان شامل دو تخمدان(Ovary)،لوله های رحمی(Falopian tubes) رحم ، دهانه رحم و واژن می باشد.
تخمدان(Ovary):
دو تخمدان در قسمت پشت و زیر لوله های رحمی قرار دارند که وزن آنها در زن بالغ حدود 20 گرم می باشد که در زنان مسن این مقدار کاهش می یابد. کار اصلی تخمدان ها تولید تخمک و ترشح هورمون های جنسی ماده است. تخمک ها از دهمین هفته زندگی جنینی تشکیل می شوند و تعداد آنها در ماه پنجم زندگی جنینی در دو تخمدان مجموعا 6 تا 7 میلیون تخمک میرسد ولی بتدریج تعدادشان کم شده و در زمان تولد تعدادآنها به 2 میلیون و در هفت سالگی به 300هزار کاهش می یابد. و در طول سال های تولید مثل زن تعداد300 تا 450 تخمک آزاد می شوند و الباقی از بین می روند.
رحم :
رحم از دو قسمت جسم و دهانه ( سرویکس ) تشکیل شده است. قبل از بلوغ 10 تا 15 گرم و در زن بالغ 30 تا 60 گرم و در انتهای حاماگی 800 تا 1000 گرم وزن دارد. جسم رحم دارای پوشش داخلی بنام آندومتریوم است که در فاصله بلوغ و یائیسگی دچار تغییرات ماهانه می شود که همراه با تغییرات دوره ای گنادوتروپین ها و ترشحات استروژن و پروژسترون از تخمدان هاست. این تغییرات عبارتند از : پرولیفراسیون ، تغییرات ترشحی و تخریب دیواره آندومتر در قاعدگی.
مرحله پرولیفراسیون ( مرحله استروژنی ): تقریبا از روز 5 دوره قاعدگی و پس از خونریزی دیواره رحم تحت تاثیر استروژن تخمدانی شروع به رشد می نماید و ضخامت آن افزایش می یابد و به حدود 3 تا 4 میلیمتر می رسد.
مرحاه ترشحی( مرحله پروژسترونی ): از روز چهاردهم به بعد با آزاد شدن تخمک و تشکیل جسم زرد و در نتیجه ترشح پروزسترون ، آندومتر دچار تغییرات ترشحی می شود. در این مرحله علاوه بر ضخیم شدن آندومتر ، غدد ترشحی پر پیچ و خمی در آندومتر تشکیل می شوند که ترشح مواد موکوسی ( لزج ) را بر عهده دارند.
قاعدگی( خونریزی): در صورتیکه تخمک آزاد شده بارور نشود بعلت تحلیل جسم زرد و کاهش ترشح پروژسترون و تا حدودی استروژن ، آندومتر تخریب شده و خونریزی آغاز می شود که تقریبا تا 5 روز ادامه می یابد. خون قاعدگی در رحم بسرعت منعقد می شود ولی توسط آنزیم فیبرینولیز در واژن مایع می شود. بطور متوسط 10 تا 100 میلی لیتر خون در زمان هر قاعدگی از دست می رود.
هورمون های تخمدان
تخمدان ها هورمون های استروژن ، پروژسترون و مختصری آندروژن تولید می کنند.
اثرات استروژن: در زن طبیعی قسمت عمده استروژن ها توسط تخمدانها ترشح می شوند ولی مقادیر جزئی نیز توسط غدد فوق کلیه ترشح می گردد. در آبستنی مقادیر زیادی از استروژن ها توسط جفت ترشح می شود که چند صد برابر مقدار مترشحه از تخمدان ها در دوره ماهانه طبیعی است.
پاره ای از اثرات استروژن ها به شرح زیر می باشد:
استروژن ها موجب تکثیر سلولی و رشد اندام های تناسلی و سایر بافت های مربوط به تولید مثل و بوز صفات ثانویه جنسی در زن می شوند.
اثر بر اندام های تناسلی : قبل از بلوغ استروژن به مقدار کم ترشح شده و اثرات فیزیولوژیک مختصری دارد. هنگام بلوغ با رشد فولیکول های تخمدانی استروژن بیشتری ترشح شده وسبب رشد رحم، واژن، دستگاه تناسلی خارجی، لگن و پستان ها می شود.
اثر بر پستان ها : استروژن ها رشد پستان ها و غدد مولد شیر را آغاز می کنند ولی به تنهایی نمی توانند موجب تولید و ترشح شیر شوند.اثر آنها بیشتر در تجمع چربی در پستان ها و تغییرات شکل ظاهری آنها است.
اثر بر پوست: استروژن ها سبب نرمی و صافی پوست می شوند و عروق خونی پوست را افزایش می دهند. افزایش عروق خونی همراه با گرمی پوست است و ممکن است موجب خونریزی بیشتری از محل پارگی در مقایسه با مردان شود.
اثرات پروژسترون: پروژسترون به تنهایی اثر هورمونی ندارد، معهذا بر روی سلول های هدفی که فبلا با استروژن تماس حاصل کند دارای اثرات زیر است:
· بر آندومتر پرولیفراتیو که توسط استروژن ایجاد شده اثر کرده سبب تشکیل آندومتر ترشحی برای پذیرش تخمک لقاح یافته می شود. فرکانس انقباضات رحم را کاهش داده از دفع تخمک جلوگیری می کند.
· توسعه و تکامل غدد پستانی را افزایش می دهد ولی با این وجود ترشح شیر بستگی به وجود پرولاکتین دارد و پروژسترون ترشح شیر را سب نمی شود.
· افزایش پروژسترون تخمک گذاری را متوقف می کند. و این امر در حاملگی بسیار اهمیت دارد.
· درجه حرارت بدن را مختصری افزایش می دهد.
کنترل هورمونی دوره ماهانه
برای اینکه دوره ماهانه همراه با تخمک گذاری بطور مرتب انجام شود وجود تخمدان سالم و ترشحات طبیعی گنادوتروپین ها ضروری است. برداشتن هیپوفیز در انسان و یا عدم ترشح مادرزادی گنادوتروپین ها عادت ماهانه را متوقف می کند و اگر قبل از بلوغ انجام باشد علایم بلوغ و اولین عادت ماهانه بروز نمی کند. مدت هر دوره ماهانه بطور متوسط 28 روز است ولی در افراد طبیعی ممکنست از 20 روز تا 45 روز متغیر باشد
هیپوتالاموس با تغییر ترشح GnRH سبب بروز تغییرات در ترشح گنادوتروپین ها می شود. تغییر ترشح GnRH بستگی به غلظت استروزن و هیجانات روحی دارد.
غلظت FSH در خون در نیمه اول دوره ماهانه ( قبل از تخمک گذاری ) ابتدا افزایش می یابد و سبب رشد فولیکول های تخمدان و نیز افزایش ترشح استروژن از آنها می گردد. افزایش استروژن سبب تغییرات پرولیفراتیو در آندومتر می شود. غلضت استروژن در روز 12 تا 13 پس از شروع قاعدگی به حداکثر می رسد و سبب ایجاد فیدبک مثبت بر هیپوتالاموس و افزایش ترشح GnRH شده منجر به افزایش سریع LH در روز 14 می شود.غلظت FSH نیز بطور ناگهانی ولی به مقدار کمتر از LH افزایش می یابد. اثر پروژسترون بر آندمتر سبب ایجاد مرحله ترشحی شده و رحم را آماده پذیرش جنین اولیه( بلاستوسیست) می کند در صورتیکه حاملگی رخ ندهد ترشح استروژن و پروژسترون سریعا کاهش می یابد و خونریزی ماهانه رخ می دهد.
بلوغ و تغییرات هورمونی
بلوغ شروع زندگی جنسی همراه با تغییرات هورمونی و فیزیکی است. در ماههای اول پس از تولد غلظت گنادوتروپین های خون افزایش می یابد و با افزایش موقت استروژن همراه است. این افزایش بعلت نارس بودن مکانیسم فیدبک منفی در نوزاد است. بتدریج حساسیت هیپوتالاموس به اثر فیدبک استروژن افزایش می یابد و در حدود 2 تا 4 سالگی به حداکثر می رسد و پس از آن مقادیر بسیار اندک استروژن که از تخمدان ها ترشح می شود سبب توقف ترشح GnRH و در نتیجه گنادوتروپین های هیپوفیزی می شود بطوریکه غلظت گنادوتروپین های خون در سنین 4 تا 10 سالگی به حداقل می رسد.
در مرحله قبل از بلوغ ، کمی قبل از هرگونه تغییر فیزیکی ثانویه جنسی ، حساسیت هیپوتالاموس به استروئید های تخمدان کاهش می یابد. اولین تغییر افزایش گنادوتروپین ها پس از خواب است، سپس افزایش ترشح هنگام روز نیز مشاهده می شود. در طول دوران مختلف بلوغ حساسیت هیپوتالاموس به اثر فیدبک استروژن ها کمتر شده و ترشحات گنادوتروپین ها و هورمون های تخمدانی افزایش می یابد. ترشح گنادوتروپین ها در طول روز و شب بصورت نوسانی است که این حالت به ویژه پس از بلوغ آشکار می شود.
در اواسط دوران بلوغ اثر فیدبک مثبت استروژن بر هیپوتالاموس ظاهر شده سبب افزایش سریع گنادوتروپین ها بخصوص LH بصورت دوره ای می شود. این پدیده شروع و ادامه قاعدگی و دوره ماهانه را بر عهده دارد.
سن شروع بلوغ به عوامل داخلی و خارجی متعددی بستگی دارد که می توان به موارد زیر اشاره کرد:
· عامل ارثی، خانوادگی و نژادی
· عامل اقتصادی و اجتماعی: سن شروع بلوغ در غرب بین سالهای 1850تا1950 هر ده سال چهار ماه کاسته شده است.
· چاقی: چاقی مختصر سبب تسریع و چاقی مفرط سبب تاخیر بلوغ می شود.
· بیماریهای مزمن و سوء تغذیه سبب تاخیر بلوغ می شود.
· کوری سبب تسریع ظهور بلوغ می شود.
اولین قاعدگی با شروع بلوغ همراه نیست بلکه اولین تغییر فیزیکی مشهود در دختران رشد جوانه پستان است که بین سنین 8 تا 13 سالگی آغاز می شود.بندرت در بعضی از دختران اولین علامت ظهور موهای زهار است. رشد پستان ها از پنج مرحله و رشد موهای زهار نیز از پنج مرحله می گذرد تا به وضعیت کامل زن بالغ برسد. تغییرات کامل صفات ثانویه جنسی در زنان بین یک و نیم تا شش سال طول می کشد. اولین قاعدگی حدود دو سال پس از رشد جوانه پستان ظاهر می شود. که در سال های اول بسیار نامنظم بوده و پس از آن بصورت طبیعی در خواهد آمد.
یائسگی
حدود سن 40 تا 55 سالگی تعداد فولیکول های تخمدان بسیار کم و ترشح استروژن کاهش می یابد. دوره ماهانه در ابتدا نامنظم می شود و پس از چند ماه متوقف می گردد. که به این حالت یائیسگی گویند.در اثر کاهش استروژن ترشح گنادوتروپین ها افزایش می یابد. علائم گر گرفتگی و احساس داغ شدن متناوب که با برافروختگی پوست و تعرق همراه است ناشی از ترشح زیادی گنادوتروپین ها است. بعلاوه کاهش ترشح استروژن ها ممکن است با اختلالات روانی نظیر خستگی و افسردگی، اضطراب و هیجان و پسیکوز همراه باشد. ترشحات واژن کم و مقاربت دردناک می شود.
نویسنده : هادی قوامی پور
منبع : http://iranhealers.ir
چکاپ بیماری های تناسلی زنانه
سرطان ها در واقع بیماری هایی هستند که ممکن است ما را درگیر
کنند. ولی این گروه از بیماری ها تفاوت عمده ای با سایر بیماری ها دارند.
سرطان ها در صورتی که زود تشخیص داده بشوند، این قابلیت را دارند که با
اقدامات درمانی بسیار ساده تر از شیمی درمانی یا عمل های جراحی، درمان
بشوند. در صورتی که در این مرحله سرطان ها تشخیص داده بشوند قابل درمان
هستند بدون اینکه عوارض سختی در بدن فرد بگذارند و یا مخارج سنگین درمان
های پیشرفته را به فرد تحیمل بکنند.
برنامه های بهداشتی در تمام دنیا
بر اساس همین اصل ساده که موجب کاهش بسیاری از بودجه ها ی تحمیلی به
خانواده و سیستم بهداشتی می شود و میزان مرگ ها را بسیار کم میکند، برنامه
های چکاپ مرتب برای خانم ها تدارک دیده اند. در کشور هایی که این برنامه ها
رعایت شده اند میزان بروز آن سرطان خاص به میزان بسیارکمی کاهش یافته است.
البته این برنامه ها فقط به سرطان های سیستم تناسلی مربوط نمی شود. هر
دستگاهی از بدن که به صورت وسیع درگیر سرطان خاصی می شود، با شرایط خاصی
مشمول این طرح می شود. یکی از مهم ترین این شرایط این است که تست سنجش آن
سرطان هزینه زیادی برای فرد نداشته باشد.
اما درباره سرطان های تناسلی:
اولین سرطانی که درباره آن صحبت
می کنیم، بیماری است که حتما درباره آن شنیده اید: سرطان پستان. همانطور که
در اطراف خود هم دیده اید، این سرطان تعداد افراد زیادی را مبتلا می کند و
متاسفانه عوارض بسیار خطرناکی به دنبال دارد. در بسیاری از موارد باید
علاوه بر عمل جراحی براداشت سینه، پرتودرمانی هم انجام بشود وگاهی حتی باز
هم سرطان باقی می ماند و به سایر نقاط بدن هم دست اندازی می کند.
اما
برای تشخیص وجود یا عدم وجود سرطان سینه روش بسیار آسانی وجود دارد. مزیت
این روش در این است که برای انجام آن نیازی به مراجعه به پزشک نیست بلکه
با این روش هر خانمی می تواند خود، این معاینه پزشکی را در منزل انجام
بدهد.
قبل از این که این روش را توضیح بدهیم، یک نکته را یاد آوری می
کنم. در دفعات اول این معاینه تمامی شما در سینه خود تومور پیدا خواهید
کرد. این غدد برجسته در واقع غدد شیری سینه هستند که شما بعلت عدم اشنایی
با تومور، آن را با تومور اشتباه می گیرید. حالا مراحل این معاینه را با هم
مرور سریع می کنیم:
1-مشاهده:
*مقابل آینه بدون پوشش بایستید.
*اول
دستهایتان را آویزان کرده و به دقت به پستان هایتان نگاه بکنید. پستان های
شما باید متقارن باشند و هم اندازه. در پستان هایتان هیچ گونه کشیدگی به
داخل یا برآمدگی غیر طبیعی نباید وجود داشته باشد. هم چنین رنگ پستان
هایتان باید طبیعی و هم رنگ باشد. 
*بعد دستاهایتان را صاف بالای سرتان ببرید و دوباره تمام موارد قبل را چک بکنید.
*بعد
دستهایتان را به کمر بزنید. از کمر به جلو خم بشوید تا پستان هایتان به
پایین آویزان بشوند. در این حالت شما بهتر می توانید تو کشیدگی احتمالی
پستان هایتان را مشاهده بکنید.
2-لمس:
•برای لمس بهتر است رو به سقف دراز بکشید. زیر تنه تان
در سمت پستانی که می خواهید معاینه بکنید، یک بالش قرار بدهید تا بالاتر
بیاید. و دست همان سمت را زیر سرتان بگذارید.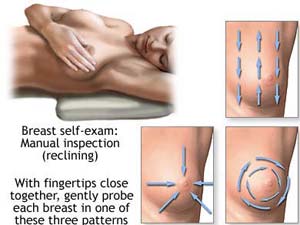
•محیطی که شما باید معاینه بکنید در هر طرف این محدوده است: بین گودی زیر بغل، استخوان جناغ، استخوان ترقوه، چین پایینی پستان.
•از سه انگشت استفاده کنید. حرکت دایره ای به همین شعاع را شروع کنید. حالا پایین تر و پایین تر بیایید.
•از نوک انگشت برای لمس استفاده کنید و در سه حالت هر دایره را لمس کنید: ملایم، متوسط، عمیق.
•تمام محدوده ای که اول مشخص کردیم را به شکلی تقسیم بندی کنید مثلا به چهار بخش یا مارپیچی، و همه محدوده را لمس کنید.
•حالا دستتان را از زیر بغل در آورید و با همان دست معاینه کننده، زیر بغلتان را هم معاینه کنید.
•حالا بالش را زیر پستان طرف مقابل قرار بدهید و همین عمل را تکرار کنید.
نکته: در صورتی که پستن های بزرگی دارید، هنگام لمس پستان مورد
نظر باید روی سمت مقابل به یک سمت دراز بکشید. تا پستان شما بالاتر آمده و
بتوانید تمام نقاط آن را معاینه بکنید. برای معاینه وسط پستان به بالا
بچرخید تا بافت وسط پستن زیر دستتان بیاید.
در صورتی که جراحی پستان داشته اید می توانید این معاینه را انجام بدهید.
اما زمان این معاینه؟
تمام خانم ها از 20 سالگی به بعد باید هر
ماه این معاینه را انجام بدهند. این معاینه باید هر ماه دو تا پنج روز بعد
از تمام شدن خونریزی قاعدگی انجام شود. اگر خونریزی قاعدگی ندارید، هر ماه
در یک روز معین باید این معاینه را انجام دهید. هر سال برای معاینه نزد یک
متخصص جراح عمومی بروید.
اما در چه صورت باید به سرطان پستان شک کرد؟
وجود هر موردی
برخلاف موارد گفته شده که غیر معمول تلقی می شود. از جمله می توان به
موارد زیر اشاره کرد: وجود توده برجسته، فرو رفتگی غیر طبیعی پوست، تغییر
در رنگ یا قوام پوست، فرورفتگی نوک پستان به داخل، خروج مایع شفاف یا چرکی
یا خونی از نوک پستان. 
در صورتی که می توانید بار اول معاینه را نزد متخصص جراح انجام بدهید تا او توده های طبیعی را به شما نشان دهد.
دومین و اخرین سرطانی که میخواهیم با هم مرور بکنیم، سرطان دهانه رحم است.
این
سرطان هم شایع است و اگر زود تشخیص داده بشود می توان آن را به سادگی
درمان کرد تا پیشرفت نکند. برای تشخیص وجود این پیش سرطان باید از بافت
دهانه رحم شما نمونه برداری شود. این نمونه برداری بوسیله متخصص زنان و یا
ماما در مطب یا پایگاه های بهداشتی انجام می شود.
تمام خانم هایی که از
نظر جنسی فعال هستند، باید هر 3 سال یکبار این نمونه برداری را انجام
دهند. به این نمونه برداری از بافت دهانه رحم در اصطلاح "پاپ اسمیر" گفته
می شود.
منبع: hamsar.ir
بهداشت تناسلی خانمها
میدانید که دستگاه تناسلی خانم ها در ارتباط مستقیمی با محیط بیرون قرار دارد. بنابراین رعایت بهداشت برای خانم ها بسیار بسیار ضروری است زیرا در غیر اینصورت اولین کسی که متضرر خواهد شد خود ایشان و در درجه بعدی همسر ایشان است.
اما این بهداشت تناسلی شامل چه مواردی می شود؟
اولین
و ساده ترین مطلبی که به ذهن همه خانم ها می رسد، رعایت نظافت تناسلی به
صورت زدودن مرتب موهای تناسلی است. تقریبا همه این کار را انجام می دهند
ولی من میخواهم به دلایل پزشکی و روانی این مطلب اشاره کنم. اصولا مو، این
قابلیت را دارد که شرایط مناسبی برای نفوذ و بیماری زایی عوامل عفونی ایجاد
بکند. از طرفی زدودن موهای زاید اثر بسیار روشنی بر بهبود امر مقاربت شما
از لحاظ روانی خواهد داشت و همچنین شما را از ابتلا به یک سری از عفونتهای
تناسلی مصون خواهد داشت. در ضمن از نظر پزشکی هیچ تفاوتی بین انواع روش های
زدودن موهای زاید وجود ندارد.
در همین جا بهتر است به یک مشکل
شایع بین خانم ها اشاره کنیم. بسیاری از خانم ها پس شیو کردن موهای زاید،
با جوش های بزرگی در محل موهای زده شده مواجه می شوند که اغلب هم بسیار
دردناک است و تا زمانی که مو به صورت کامل رشد مجددی نداشته است، باقی می
ماند. این جوش ها بعضا حتی سر چرکی هم ندارند و فقط برجستگی دردناک قرمز
رنگی هستند. این عوامل التهابی که در محل موها ایجاد میشوند، در صورتی که
ریز و کوچک باشند و سر سفید رنگ چرکی داشته باشند، فولیکولیت نام دارند و
هیچ خطری ندارند. علت به وجود آمدن فولیکولیت ها شیو کردن در شرایط غیر
بهداشتی است. به صورتی که اگر شما قبل از اقدام به شیو، محل را کاملا با آب
و صابون بشویید، از تیغ های یک بار مصرف استفاده کنید و بعد از شیو هم از
صابون و یک آنتی بیوتیک ضعیف پوستی مثل کلیندامایسین 2% استفاده کنید، از
شر این فولیکولیت ها خلاص خواهید شد.
در صورتی که این جوش ها به صورت
قرمز رنگ، بزرگ و بدون سر چرکی باشند و یا به صورت دریاچه های چرکی بزرگ
زیر پوست باشند، باید به پزشک متخصص پوست مراجعه کنید. زیرا باید اولا پزشک
تشخیص بدهد مشکل شما از چه نوعی است و ضمنا باید آنتی بیوتیک خوراکی مصرف
کنید.
اما مورد بعدی که باید حتما رعایت بشود عدم استفاده از دوش های
واژینال است. به هیچ وجه از دوش های واژینال جهت نظافت، از بین بردن بوی بد
تناسلی یا درمان عفونت های تناسلی استفاده نکنید. دوش واژینال به شوت کردن
مایع بوسیله پمپاژ خاص به بالا و درون واژن گفته می شود. دقت کنید استعمال
واژینال کرم های آنتی بیوتیک که در مورد عفونت های واژینال توسط پزشک
تجویز می شود و بوسیله اپلیکاتور استعمال می شود، دوش واژینال نیست.
اما خطر دوش های تناسلی چیست؟
همه ما میدانیم که در روده ما باکتری هایی هستند که برای بدن ما مفید هستند. این باکتری ها که محل زندگی آنها به طور طبیعی بدن ماست و برای ما مفید هستند، در همه جای بدن هستند، حتی در پوست ما. واژن هم برای خود از این باکتری های مفید دارد. یکی از فواید وجود این باکتری ها این است که با وجود آنها باکتری های بیماری زا در آن محل لانه گزینی نمی کنند. در صورتی که به هر دلیلی این باکتری ها از بین بروند، آن محل مهیای بیماری بوسیله باکتری های بیماری زا است. دوش واژینال از جمله عواملی است که می تواند این باکتری های مفید را از بین ببرد.
منبع: hamsar.i
بهداشت جنسی خانم ها
با
رعایت برخی نکات بهداشتی میتوانید به میزان زیادی از بروز عفونت های مجاری
ادراری و مهبـلی جـلوگـیری بعمل آورید. تــرشحات طبیعی مهبل برای سلامت
مهبل ضروری میباشد. در مهبل باکتریهای غیر بیماری زای طبیعی وجود دارنـد
کـه وجـودشـان از بـروز عفونتهای باکتریایی و قارچی ممانعت بعمل می آورد.
ترشحات طبیعی مهبل شفاف و یا سفید،رقیق و یا غلیظ بوده اما بی بو و ایجاد
سوزش و خارش نمیکند. عفونتهای باکتریایی، قارچی، انگلی و عفونتهای ادراری
معمولا در زنان شایع است بطور مختصر با با علایم این بیماریها در ادامه
مطلب آشنا شوید:
1) عفونت قارچی(کلامیدیا): ترشحات سفید و پنیری شکل مهبل-تورم و درد در نواحی تناسلی-خارش شدید-مقاربت دردناک.
2) عفونت باکتریایی:ترشحات سفید، خاکستری و زرد-بوی نامطبوع ماهی-خارش و سوزش-التهاب و تورم خفیف مهبل.
3)
عفونت انگلی(تریکومونا): خارش، سوزش و تورم شدید مهبل-ترشحات کف آلود
خاکستری، زرد و یا سبز-بوی نامطبوع ماهی-درد حین ادرار و یا مقاربت جنسی.
4)
عفونت مجاری ادرار: احساس سوزش حین ادرار-وجود خون در ادرار-ادرار با بوی
تند و تیره رنگ-اضطرار فراوان برای ادرار کردن حتی زمانی که مثانه نیمه پر
باشد-قطره قطره آمدن ادرار-تکرار ادرار.
نکات بهداشتی ویژه دختران و زنان:
1)
پس از ادرار کردن و اجابت مزاج همیشه از سمت جلو بطرف عقب خود را بشویید.
این کار از رانده شدن باکتریهای نواحی مقعد به مهبل جلوگیری میکند.
2)
در طی روز لباسهای زیر با جنس الیاف نخی بتن کنید. از پوشیدن لباسهای بدون
تهویه مانند لباسهای نایلونی و ساخته شده ازسایر الیاف مصنوعی خودداری
کنید. تا آنجا که ممکن است شبها بدون لباس زیر بخوابید تا مهبل با جریان
هوا در تماس باشد.
3) از پوشیدن لباسهای تنگ مانند شلوار جین، جوراب شلواری و مایو به مدت طولانی اجتناب کنید. لباسهای گشاد و راحت بتن کنید.
4) برای شستشوی لباسهای زیر خود از شوینده های غیر معطر و ملایم استفاده کنید.
5) از وان آب داغ و جکوزی استفاده نکنید.
6)
کاندومها و دیافراگمهای از جنس لاتکس و ژلهای اسپرم کش در برخی از زنان
ایجاد تحریک میکنند که باید از سایر روشهای جلوگیری از باردار استفاده
گردد.
7) حین مقاربت جنسی از لغزنده کننده های (لوبریکیشن) پایه آب
(محلول در آب) و غیر معطر استفاده کنید. از وازلین و لوبریکیشنهای حاوی
سیلیکون استفاده نکنید.
8) لباسهای زیر خود را حداقل هر دو روز در میان عوض کنید.
9) حتما قبل و پس از آمیزش جنسی ادرار کنید.
10) از پودر تالک در اطراف مهبل استفاده نکنید زیرا که پودر تالک رطوبت را در خود نگه میدارد.
11)
در صورتی که از تامپون در دوران قاعدگی استفاده میکنید حداکثر آن را هر
4-3 ساعت یکبار عوض کنید. پیش از گذاشتن تامپون دستهای خود را کاملا
بشویید. در طی خواب شبانه هیچگاه از تامپون استفاده نکنید و جای آن از پد
های بهداشتی استفاده کنید.
12) نوار بهداشتی (پد) را میبایست هر 6-4
ساعت یکبار (حداکثر 8 ساعت) عوض کرد. پیش از گذاشتن پد نیز دستهای خود را
با آب و صابون بشویید.
13) از تامپون، نوارهای بهداشتی و دستمال توالت معطر استفاده نکنید.
14) همیشه مهبل و اطراف آن را خشک و تمیز نگه دارید. رطوبت رشد میکروبها و قارچها را سرعت میبخشد.
15) بطور منظم سطح خارجی مهبل را با آب ولرم شستشو دهید. برای شستن مهبل نیازی به استفاده از صابون نمیباشد.
16) حین استحمام از صابون و شامپوهای غیر معطر و ملایم استقاده کنید. از وان کف صابون نیز استفاده نکنید.
17) هیچگاه لباسهای خیس و مرطوب را بتن نکنید. چنانچه لباسهایتان خیس شد فورا آن را عوض کنید.
18) هنگام شامپو کردن و آب کشیدن موها حین استحمام سر خود را بسمت جلو خم کنید تا شامپو با مهبل و ناحیه تناسلی تماس نیابد.
19)
پس از استحمام با یک حوله نرم ناحیه تناسلی را به ملایمت خشک کنید. برای
این کار میتوانید از سشوار (با درجه باد سرد ) نیز استفاده کنید.
20) هیچگاه ادرار خود را نگه ندارید.
21) از دوش مهبل استفاده نکنید. چراکه این عمل ترشحات و باکتریهای طبیعی و محافظ مهبل را میشوید.
22) پس از استحمام ادرار کنید.
23) از روابط جنسی پر خطر اجتناب کنید.
24) در طی روز آب فراوان بنوشید. استرس و وزن خود را نیز کاهش دهید.
25) مصرف روزانه ماست از بروز عفونتهای قارچی مهبل جلوگیری میکند.
26)
مصرف بی رویه و سر خود آنتی بیوتیکها میکروبهای مفید و طبیعی مهبل را از
میان برده و زمینه ابتلا به عفونتهای قارچی را افزایش میدهد.
27)
خانمهای که در دوران حاملگی، شیر دهی ویائسگی میباشند و همچنین خانمهایی که
از قرصهای ضد بارداری استفاده میکنند از آنجایی که سطوح هورمونهای بدن
آنها دستخوش تغییر میشود میبایست بیشتر بهداشت فردی خود را رعایت کنند.
بوی مناسب برای دستگاه تناسلی خانمها
ترشحات واژن در خانمها شامل یکسری باکتری های مفید است که برای حفظ سلامت آن ضروری و بسیار لازم هستند . در مواردی وجود دارد یک ترشحات بوی نا مطبوع داشته و سبب ناراحتی فرد و زوج او می شود .توصیه های زیر شما را درکاهش و رفع بوی نا مطبوع دستگاه تناسلی کمک می کند.محیط دستگاه تناسلی در زن و مرد از مناطقی اسات که اگر به نظافت آن توجه نشود باعث بروز آلودگی شدید و حتی بیماریهای گسترده می شود . موارد زیر در بهداشت دستگاه تناسلی-ادراری بویژه خانم ها بسیار کمک کننده است :
-
زدودن موهای زائد ناحیه دستگاه تناسلی-ادراری . استفاده از موبرهای بهداشتی که در داروخانه موجود می باشد و در اسلام نیز به استفاده از ان توجه زیادی شده بسیار مناسب است و در از بین بردن میکروب و باکتری های مرده محیط بسیار کمک می کند .
-
استفاده از لباس زیر - شورت - مناسب : هیچگاه از لباس زیر ارزان که از جنس مواد نا مناسب تهیه می شوند استفاده نکنید
-
استفاده مرتب و دقیق از لباس زیر و شورت تمیز : اجازه ندهید شورت به ترشحات شما مرطوب شود . ترشحات که سبب رطوبت و لک روی شوت می شوند مواد آلوده و باکتری های مرده هستند که باعث تشدید بوی دستگاه تناسلی-ادراری می شوند.
-
شستشوی مرتب و دقیق دستگاه تناسلی . خانمها بدلیل شکاف و شیارهای موجود در دستگاه تناسلی-ادراری باید درنظافت خود بویژه با آبگرم دقت کنند .
-
استفاده از مواد معطر و خوشبو کننده توصیه نمی شود . چون سبب نابودی باکتری های مفید محیط دستگاه تناسلی-ادراری شده و این سبب بروز مشکلاتی در آینده برای شما می شود .
-
سعی کنید محیط مدخل واژن را تمیز نگه دارید
-
از نوار بهداشتی ارزان استفاده نکنید و در تهیه نوار بهداشتی نکات و علائم معتبر و استاندارد را رعایت کنید .
-
در دوره پریودی خود حتما حداقل هر ۳ ساعت و حداکثر هر 6 - 12 ساعت نوار بهداشتی را تعویض کنید .
منبع: پایگاه اطلاع رسانی پزشکی شفا
در بانوان غدد داخل واژن و دهانه رحم به طور مداوم مقدار کمی مایع ترشح می کنند. این مکانیسم کمک به سلامت و پاک شدن مجرای تناسلی می کند. این ترشحات اکثراً بیرنگ و یا حداکثر شیری کم رنگ و بدون بو هستند، ولیکن بسته به سیکل ماهیانه در خانم ها رنگ و غلظت آن تغییر پذیر است. به طوریکه در زمان تخمک گذاری، حاملگی،شیر دادن و نزدیکی جنسی مقدار این ترشحات بیشتر می شود .
بنابراین با توجه به نکات ذکر شده باید توجه داشت که افزایش ترشحات واژن در در بسیاری موارد طبیعی است، به ویژه اینکه ترشحات باعث مرطوب شدن مجرای تناسلی می شود،که این خود کمک بسیار در پیشگیری از بیماری گوناگون در این ناحیه می کند.
چه زمانی این افزایش ترشح طبیعی نیست؟
اگر افزایش ترشح باعث تغییر
رنگ، بو ، التهاب ناحیه تناسلی، خارش، سوزش بشود غیر طبیعی خواهد بود به
ویژه اینکه اگر بیمار در زمان عادت ماهیانه نباشد ولیکن ترشح خونی داشته
باشد، حتماً باید به پزشک مراجعه کند
چه چیز باعث این تغییرات می شود؟
هر عاملی که تغییر در محیط طبیعی
واژن بدهد، و به عبارتی PH آن را تغییر بدهد، سبب افزایش ترشح غیر طبیعی از
واژن می شود مانند: استفاده از بعضی صابونها، آنتی بیوتیکها، بیماری قند،
حاملگی، عفونتها، و یا حتی پاک کردن مجرای تناسلی توسط اسپری های مخصوص
ناحیه تناسلی و یا Vaginal douchمی توانند این مشگل را سبب شوند.
چگونه Vaginal Douching سبب عفونت می شود.؟
بسیاری از بانوان فکر می
کنند این روش بسیار خوبی برای پاکیزه نگهداشتن واژن است. اگر چنانچه احساس
بو در ناحیه تناسلی می کنید این بو اکثراً از قسمت خارجی دستگاه تناسلی است
و شما می توانید با آب و صابون قسمت خارجی دستگاه تناسلی را تمیز نگاه
دارید و همان حمام روزانه برای این پاکیزگی کافی است.
در حالیکه با
گرفتن دوش واژینال و استفاده از مواد شیمیائی محیط طبیعی واژن را به هم می
ریزید که این خود سبب عفونت می شود. از طرفی دیگر توسط Vaginal Douching
(شستشوی واژن) باکتریهای موجود در واژن را به قسمت دهانه رحم خود و خود رحم
روانه می کنید که این خود سبب عفونت در این نواحی خواهد شد.
چه عوامل دیگری سبب افزایش ترشح واژن می شوند؟
افزایش ترشح واژن به گونه غیر طبیعی به دلایل گوناگون خواهد بود که به طور کلی به نام Vaginitis نامیده می شوند.
1- عفونتهای قارچی واژن
درواژن
قارچ به مقدار کم به طور طبیعی زندگی می کند، محیط اسیدی واژن مانع از رشد
این قارچها می شود. حال اگر به دلیلی از اسیدی بودن محیط واژن کاسته شود
قارچها رشد بیشتر خواهند کرد و سبب عفونت قارچی در واژن می شوند. حاملگی،
بعضی از آنتی بیوتیکها، مصرف قرصهای جلوگیری از حاملگی، بیماری قند،
استفاده از کورتون ، زمان سیکل ماهیانه، روابط جنسی، نیز از عواملی هستند
که باعث تغییر محیط طبیعی واژن و افزایش رشد قارچها و در نتیجه باعث عفونت
در واژن می شوند.
علائم عفونت قارچی چیست؟
باید بگویم که این بیماری بسیار شایع است.
بیمار احساس نارحتی در ناحیه تناسلی دارد که به صورت سوزش، خارش در دهانه
واژن و در قسمت خارجی ناحیه تناسلی احساس می شود. ترشحات واژن به رنگ سفید و
بسیار غلیظ در می آید که می توان آن را به شکل تکه های ریز پنیر مانند
دید. بیمار احساس سوزش در زمان نزدیکی دارد.
و همینطور احساس تورم در قسمت خارجی دستگاه تناسلی می کند.
ولیکن
به یاد داشته باشید که اگر مکرراً و یا به گونه شدید بیماری مبتلا شوید که
گاهی هم به درمان جواب نمی دهد و بلافاصله پس از درمان بیماری باز می گردد
باید از نظر سایر بیماریهای سیستمیک به ویژه بیماری قند بررسی شوید.
چگونه درمان می شوید؟
درمان این بیماری بسیار ساده و معمولا با
استفاده از کرمهای موضعی ضد قارچ مخصوص دستگاه تناسلی بانوان و یا گاهی هم
اگر قادر به استفاده از کرم واژینال نباشید، با خوردن دارو درمان پذیر می
باشد. گاهی توسط داروهائی که احتیاج به نسخه پزشک ندارد این بیماری به
راحتی درمان پذیر است. ولیکن باز هم تکرار می کنم، چنانچه حامله هستید و یا
به طور مکرر درگیر این بیماری می شوید، باید حتماً به پزشک خود مراجعه
کنید که علت اصلی را جویا شوید.
چگونه از ابتلا مکرر به این بیماری پیشگیری کنیم؟
به نکات زیر توجه داشته باشید.
•حتماً از شورت های کتانی استفاده کنید.
• تا آنجا که ممکن است از پوشیدن شورت های پلاستیکی و یا بسیار تنگ و چسبان خودداری کنید.
از کاغذهای توالت حاوی مواد معطر و رنگی، Tampon، Pad های معطر و Bubble Bath و یا به طور کلی نشستن در وان حمام پرهیز کنید.
•
اگر باز هم گرفتار عفونت مکرر قارچی واژن شدید به پزشک خود حتماً مراجعه
کنید به دو دلیل نخست اینکه ممکن است علت بیماریهای سیستمیک بدن باشد و دو م
گاهی لازم است که پزشک شما را برای مدت چند ماهی روی درمان بگذارد که از
تکرار عفونت جلوگیری شود.
آیا همسر شما باید درمان بشود؟
در این عفونت یا ر شما احتیاج به
درمان ندارد و این بیماری اکثراً او را گرفتار نخواهد کرد مگر اینکه همسر
شما مشکل دیگری ازنظر بیماری سیستمیک داشته باشد.
2-عفونت های میکروبی واژن
این عفونت Bac terial Vaginitis خوانده می شود.
محیط
واژن حاوی نوعی باکتری است که به نام باکتری خوب واژن معروف است و همینطور
حاوی باکتری دیگری است که به نام Anacrobes نامیده می شوند. گاهی بدون
دلیل ویژه این نوع باکتری بیش از انداره رشد کرده و سبب بیماری می شوند.
چه علائمی دارند؟
گاهی بیمار اصلاً علائمی ندارد، گاهی این بیماری
سبب افزایش ترشح واژن می شود که اکثراً آبکی است. یا گاهی رنگ زرد کمرنگ یا
پررنگ تر دارد. گاهی بودار می شود که به اصطلاح Fishy Smell خوانده می شود
که بیماران این بو را اکثراً پس از نزدیکی با همسر احساس می کنند، و گاهی
بیمار احساس سوزش و خارش دارد.
چگونه تشخیص داده می شود؟
به پزشک مراجعه کنید. ترشح شما را در مطب آزمایش می کند و بلافاصله تشخیص داده خواهد شد.
آیا این نوع عفونت ازطریق نزدیکی منتقل می شود؟
اگر
چه این بیماری در بانوانی که فعالیت جنسی دارند بیشتر دیده می شود ولیکن
ارتباطی به نزدیکی ندارد و یار مقابل هم احتیاج به درمان ندارد. مگر اینکه
بیمار مکرراً گرفتار این بیماری بشود.
چگونه درمان می شود؟
با تمام سادگی این بیماری احتیاج به درمان دارد
چراکه اگر درمان نشود عفونت به سمت دهانه رحم، رحم و لوله ها می رود و سبب
مشکلات بسیار و بدتری خواهد شد. به ویژه اگر اینکه زن حامله باشد. این
بیماری را می شود به طور موضعی و یا خوراکی درمان کرد ولی درمان این بیماری
حتماً احتیاج به مراجعه به دکتر و نسخه پزشک دارد
عفونت شایع دیگر واژنTrichumoniasis است
عامل این بیماری یک نوع
انگل به نام تریکومونا است که اکثراِ در اثر نزدیکی با فرد مبتلا ، بیمار
درگیر آن خواهد شد. گاهی بیمار مدتها این بیماری را دارد بدون اینکه علائمی
داشته باشد.
چه علائمی دارد؟ افزایش ترشح واژن، تغییر رنگ آن به صورت
آبکی، یا زرد رنگ و یا گاهی سبز کمرنگ، بوی بد، خارش و سوزش، درد و سوزش در
هنگام دفع ادرار از علائم آن است. اکثراً احتیاج به درمان خوراکی دارد. در
این نوع گرفتاری همسر بیمار هم بهتر است که درمان بشود.
در اینجا باید
یاد آور شوم که عفونتهای دیگر ناحیه تناسلی در ارتباط با رابطه جنسی
ونزدیکی بیمار به آنها مبتلا می شود ازقبیل «کلامید یا»، سوزاک، هم می
تواند سبب افزایش ترشح واژن بشود، ولیکن اینها عفونت هائی هستند که ابتدا
دهانه رحم را گرفتار می کنند و گاهی تنها علامت آنها افزایش ترشح واژن است
که در این نوع عفونتها زن و مرد هر دو باید درمان بشوند. ولیکن به خاطر
داشته باشید که در این مقاله فقط سخن بر سر عفونت های شایع ناحیه واژن است
نه سایر قسمتهای تناسلی
نویسنده : دکتر مریم رهنمون
نکاتی که برای پیشگیری از عفونت واژن باید رعایت شود
1- هرگز از Vaginal douche استفاده نکنید
2- از مواد عطری- اسپری عطری، Tamponsو همینطور از Pad های معطر در زمان خونریزی ماهیانه پرهیز کنید.
3- همیشه شورت های کتانی که زیاد هم تنگ و چسبان نباشند، بپوشید.
4-
همیشه ناحیه تناسلی و مقعد را از جلو به عقب پاک کنید این روش تا آنجا که
ممکن است از انتقال عفونت از ناحیه رکتوم به واژن جلوگیری خواهد شد.
5-
گاهی این خارش و سوزش در ناحیه تناسلی ممکن است به دلیل آلرژی به مواد پاک
کننده باشد در این صورت بهتر است که پودر لباسشوئی و کاغذ یا مایع نرم
کننده پارچه را در موقع شستشو عوض کنید.
6- گاهی کاندوم یــــا
«دیافراگم» و یا Sperm Killing Gel که برای پیشگیری از حاملگی مصرف می شود
ممکن است سبب حساسیت و خارش و سوزش در ناحیه واژن بشود، در اینصورت بهتر
است روش دیگری را جایگزین کنید.
7- پس از دوش روزانه ناحیه خارجی تناسلی را با حوله خوب خشک کنید.
منبع: ایران سلامت
دوره فعالیت جنسی در زنان
دوره فعالیت جنسی در زنان در اثر ترشحات تخمدانها از آغاز بلوغ شروع می شودف تخمدان زن نه تنها ماهی یکبار تخم رسیده ای رها می کند بلکه مرتبا ترشحاتی دارد که بخون می ریزد و تندرستی زن را تامین و مخصوصا کیفیت جنسی او را مرتب می کندف این جریان از 30 تا 35 سالگی ادامه داشته و در غالب زنان در حدود سن 40 سالگی متوقف می شود.
این توقف گاهی ناگهان و یکباره صورت می گیرد و گاهی تدریجی است که تراوشات داخلی رفته کم می شود و سرانجام بکلی بند می آید و تخم زن رسیده نمی شود این متوقف شدن ترشحات داخلی را یائسه شدن زن می نامند که ماهیانه از نظم افتاده دیر دیر قاعده می شود و مقدار خود تقلیل می پذیرد و شاید چند ماه یا چند سال اینوضع ادامه پیدا کند تا بالاخره قاعدگی بکلی موقوف شود. بعضی زنان هم بی خبر و یکدفعه یائسه می شوند.ختم دوره جنسی مرد دیرتر از زن به وقوع می پیوندد و به مراتب تدریجی تر از اوست. شاید غالب مردان پس از 40 سالگی کم کم شور و هوای سابق را از دست می دهند و قدرت نزدکی مکرر و پیاپی در آنها تقلیل می پذیرد، این تقلیل هوس سال به سال مشهودتر می شود و البته این کیفیت در اشخاص همیشه یکسان نیست ولی هر چه سن شخص زیادتر شود مردی او ضعیف تر می گردد.ضعف مردی و از دست رفتن نعوظ همیشه با تقلیل میل و هوس یکسان پیش نمی رود و بسیاری مردان مدتی هم پس از آنکه قدرت نعوظ را از دست دادند هنوز هوس مقاربت و استطاعت تمتع از انزال در ایشان قوی است.اینست که زن و شوهرهائی که در ایام پیری باز یکدیگر را جنسا جذب می کنند غالبا نوعی مقاربت ناقص می کنند که باعث ترضیه هر دو می شود.
رفع خارش دستگاه تناسلی زنان
خارش در ناحیه واژن ( مهبل )
خارش خودش بیماری نیست اما می تواند علامت بیماری های متعددی محسوب شود.
اغلب زنان وقتی که دچار خارش ناحیه تناسلی میشوند و ترشحات آنها زیاد
میشود، فکر میکنند دچار عفونت قارچی مهبل شدهاند و معمولا بعداز این حدس
به سراغ یکی از داروهای بدون نسخه میروند، غافل از اینکه خارش میتواند
علامت اولیه بسیاری دیگر از مشکلات و عفونتهای تناسلی از بیماریهای
مقاربتی گرفته تا حساسیت پوستی باشد. بنابراین اگر با مراجعه به پزشک مطمئن
نشدهاید که عفونت قارچی دارید، وقت و پول خود را هدر ندهید.
مطالعات
متعددی نشان دادهاند که علامتی مانند خارش نمیتواند مشخص کند که شما
دچار چه مشکل و بیماریای شدهاید، بنابراین ممکن است به راحتی در تشخیص
اشتباه کنید و دراین صورت درمان برای شما دور از دسترس خواهد شد.
کدامیک از این سه علت؟
اگر خارش در نتیجه عفونت مهبل ایجاد شده باشد، معمولا سه حالت ممکن است وجود داشته باشد.
یا <واژینوز باکتریال> در کار است که شایعترین عفونت مهبل است، یا <عفونت قارچی> و یا <تریکومونیازیس.> متخصصان میگویند، بهترین راه تشخیص بین عفونتها مشاهده علایم نیست بلکه آزمایش ترشحات مهبل است.
اول: واژینوز باکتریال
این عفونت، زمانی رخ میدهد که تعادل میکروارگانیسمهایی که در مهبل
زندگی میکنند، بهم خورده و دچار کاهش شوند. بنظر میرسد که
واژینوزباکتریال با فعالیت جنسی نیز ارتباط داشته باشد، اما چگونگی آن را
هنوز پزشکان نمیدانند. دوش مهبل (شستشوی مهبل با مواد خاص ) نیز خطر آن را
افزایش میدهد.
در واژینوزباکتریال، باکتری خاصی به نام <گاردنلا
واژینالیس> بیش از حد رشد میکند و زیاد میشود، بطوریکه منجر به کاهش
تعداد باکتریهای محافظی به نام لاکتوباسیل شده و موجب ترشحات سفید مایل به
خاکستری مهبل، خارش و بوی بد آن میشود. وقتی متخصص ترشح مهبل را زیر
میکروسکوپ بررسی کند، سلولهایی را که توسط باکتری فوق (گاردنلا) پوشانده
شده، مشاهده میکند و همچنین میتواند ( PHاسیدیته) مهبل را اندازه بگیرد.
در واژینوزباکتریال این میزان بالاتر از حد طبیعی است (یعنی قلیایی
میشود.) در نهایت ممکن است آزمایشات دیگری نیز انجام گیرد.
واژینوزباکتریال با مصرف آنتیبیوتیکها درمان میشود. واژینوز اگر درمان
نشود، میتواند منجر به بیماری التهابی لگن و در پی آن عوارضی چون نازایی،
حاملگی خارج رحمی یا زایمان زودرس شود.
دوم: عفونت قارچی
دومین عفونت شایع مهبل، عفونت قارچی است که آن هم به دنبال تغییر در
محیط مهبل روی میدهد. در یک عفونت قارچی، معمولارشد بیش از حد
<کاندیدا آلبیکنس> منجر به خارش و سوزش و گاهی ترشح سفید غلیظ و
پنیری شکل میشود. عفونت قارچی معمولا بدنبال مصرف آنتی بیوتیکها (بدلیل
از بین بردن باکتریهای طبیعی محیط مهبل) و قرصهای ضدبارداری روی میدهد.
علاوه بر این، این بیماری در شرایط زیر شایع است: زنان حامله، زنانی که
دیابت دارند، زنانی که لباس زیر تنگ میپوشند که پارچه آن از موادی ساخته
شده که تهویه مناسبی ندارد و همچنین زنانی که از دوش مهبل و اسپریهای
بهداشتی زنانه استفاده میکنند.
بهتر است زنان از دوش مهبل (شستشوی
مهبل با مواد خاص) و اسپری استفاده نکنند و در عوض از صابونهای ملایمی که
ماده پاک کننده قوی ندارد، استفاده کنند.
متخصصان و ماماها میتوانند عفونت قارچی را با یک معاینه فیزیکی و
بررسی میکروسکپی ترشحات مهبل تشخیص دهند. با این وجود ممکن است برای اثبات
تشخیص، نمونه را جهت کشت به آزمایشگاه بفرستند. عفونت قارچی با داروهای ضد
قارچ درمان میشود که بصورت کرم، شیاف یا قرص دردسترس است. زنانی که
عفونتهای عود کننده دارند ممکن است با تجویز اسیدبوریک بصورت کپسول مهبل،
تسکین یابند.
این اسید با تغییر اسیدیته )PH( مهبل، از رشد قارچها جلوگیری میکند
البته زنانی که قبلا عفونت قارچی را تجربه کردهاند و در معرض خطر بیماریهای مقاربتی نیستند، میتوانند در صورت وجود علایم فوق، داروهای بدون نسخه را امتحان کنند، اما اگر علایم تا دو سه روز از بین نرفت باید حتما به مراقب بهداشتی خود (ماما یا پزشک) مراجعه کنند.
سوم: تریکو مونیازیس
سومین عفونت مهبل تریکومونیازیس (تریک) است که نوعی بیماری مقاربتی بوده و به دنبال آزمایش میکروسکپی ترشحات مهبل، تشخیص داده میشود. تریکومونیازیس همیشه علامت ایجاد نمیکند. اما اگر علامتدار باشد، خارش و سوزش و ترشحات زرد مایل به سبزی که بوی گند میدهد را موجب میشود. در این صورت مرد و زن (دو شریک جنسی) باید با دارویی به نام <مترونیدازول> درمان شوند و از مقاربت درطول درمان خودداری کنند تا عفونت از بین برود.
علت دیگری هم هست؟
علل شایع دیگری که بعد از تریکومونیازیس
میتوانند خارش و سوزش و ترشح ایجاد کنند عبارتنداز:سوزاک، کلامیدیا و
هرپس. بنابراین قبل از اینکه نتیجه بگیرید خارشتان در اثر عفونت قارچی است و
خوددرمانی کنید، لازم است با خودتان رو راست باشید که آیا خودتان یا
همسرتان در معرض ابتلا به بیماریهای مقاربتی قرار گرفته اید یا نه؟
اگر چه همه زنان مبتلا، علایم سوزاک یا کلامیدیا را ندارند اما آنهایی که
علامتدار هستند معمولا خارش و سوزش هنگام ادرار را تجربه میکنند.
کلامیدیا با بررسی نمونه گردن رحم یا نمونه ادرار از نظر کلامیدیا مشخص
میشود. بطور مشابه سوزاک نیز با بررسی نمونه ترشحات، تشخیص داده میشود.
هر دو این بیماریهای مقاربتی با آنتیبیوتیک درمان میشوند. درمان سوزاک و
کلامیدیا بسیار بحرانی است، چرا که به آسانی از طریق روابط جنسی حفاظت
نشده منتقل شده و میتواند عوارضی چون بیماری التهابی لگن و نازایی ایجاد
کند.
برخلاف سوزاک و کلامیدیا، هرپس عفونت عود کنندای است که
بهوسیله ویروس ایجاد میشود. در زمان بروز بیماری، ویروس از سلول عصبی که
در آن زندگی میکند، به پوست مهاجرت کرده و موجب تاولهای خارشدار در
ناحیه تناسلی میشود. هرپس با داروهای ضدویروسی درمان میشود.
پوستهای حساس
تمام افرادی که خارش ناحیه تناسلی دارند، دچار عفونت نیستند، در بسیاری از
زنان، مشکل خارش فرج است که خارجیترین قسمت دستگاه تناسلی زنانه است.
دو مشکل شایع پوستی که میتوانند خارش ناحیه فرج را سبب شوند، <درماتیت تحریکی> و <درماتیت تماسی> هستند. درماتیت زمانی رخ میدهد که پوست با یک ماده شیمیایی مثلا صابونهای تند و پاککنندههای قوی تحریک شود. درماتیت تماسی هم واکنش آلرژیک سیستم ایمنی به یک ماده است، مثلا عطریات و مواد نگه دارنده میتوانند موجب تحریک واکنش آلرژیک شوند. به کسانی که پوست آنها در ناحیه فرج حساس است، خودداری از مواد معطر و استفاده از پاک کنندههای ملایم برای شستن لباسزیر و خشک کردن پوست و لباس بعد از شستشو، توصیه میشود. برای تسکین پوست حساس میتوانید از لیف گرم و مرطوب یا شستن در وان آب گرم استفاده کنید.
بعضی زنان نیز ممکن است با استفاده از داروهای ضدالتهاب موضعی چون
هیدروکورتیزون (نوعی استروئید) بهبود یابند. البته در موارد شدید، مصرف
استروئید خوراکی ضروری است.
زنانی که پسوریازیس پوستی و اگزما دارند
نیز ممکن است در ناحیه تناسلی دچار همین علایم شوند. پسوریازیس یک بیماری
سیستم ایمنی است که میتواند جوش دانههای قرمز پوسته پوسته در ناحیه فرج
بدهد، اگرچه این حالت خیلی نادر است. اگزمای پوستهای خشک نیز میتواند در
فرج خارش ایجاد کند که در هوای خشک زمستان این حالت بدتر میشود. در هر دو
حالت فوق استروئیدهای موضعی یا خوراکی که خارش و التهاب را تسکین میدهد،
تجویز میشود.
امروزه با توجه به شیوع اصلاح و تراشیدن موهای ناحیه
تناسلی، فولیکولیت مهبل (یک نوع عفونت باکتریایی فولیکول مو که منجر به ورم
خارشدار آن میشوند) نادر نیست، بخصوص در زنانی که زیر 52 سال دارند.
فولیکولیت با آنتیبیوتیکهای موضعی یا خوراکی درمان میشود و البته رعایت
بهداشت در تراشیدن موها برای پیشگیری لازم است.
اما و هزار اما...
مسلماً بعضی خارشها و ترشحات فقط بهعلت قسمتی از دوره طبیعی هورمونی بدن
است که این نوع خارش در زمانی که بسیار آزاردهنده باشد با پارچه مرطوب و
کرم هیدروکورتیزون، تسکین داده میشود.
اگرچه بعضی خارشها و ترشحاتی
که میآیند و میروند طبیعی هستند اما اگر طولانی شود بهتر است به پزشکتان
مراجعه کنید، حتی اگر به منظور تجدید اطمینان شما از طبیعیبودن مسئله
باشد.
پس اگر میخواهید درمان شوید، باید بر تردید خود نسبت به ملاقات
پزشک بهدلیل خارش تناسلی غلبه کنید. برای بررسی پزشکی علل خارش، همین
بهانه بسکه با اطمینان درمان کردن، بهتر از درمان حدسی بیماری است
از پماد زیر درمواقعی استفاده کنید که فقط خارش در دستگاه تناسلی میباشد و مشکل دیگری مانند سوزش و .. نداشته باشید. در غیر اینصورت به یک متخصص زنان مراجعه کنید همچنین در صورت عفونت میتوانید به لینک زیر مراجعه کنید
درمان گیاهی عفونتهای واژن(مهبل)
پماد انوکسولون
اشکال دارویی : پماد جلدی 15 گرمی
موارد مصرف : انوکسولون در درمان التهابات پوستی و موارد زیر بکار می رود :
- قرمزی پوست نوزادان ناشی از ادرار سوختگی
- قرمزی پوست در اثر آفتاب سوختگی
- اگزماهای ملایم در سطح صورت ،پلکها و اطراف دهان
-خارش ناشی از نیش حشرات ، خارش های انگلی یا خارش دستگاه تناسلی در زنان
اجزاء فرآورده : پماد انوکسولون حاوی 2% اسید گلیسیریتینیک می باشد که از گیاه شیرین بیان به دست می آید .
مواد موثره : اسید گلیسیریتینیک ( انوکسولون )
آثار فارماکولوژیک و مکانیسم اثر :
مکانیسم اثر پد تورومی اسید گلیسیریتینیک با وجود شباهت ساختمانی آنب ه
هیدروکورتیزون مورد تردید می باشد . مطالعات انجام شده نشان داده است که
گلیسیریتینیک اسید تمایل نسبی به اتصال با گیرنده های گلوکورتیکوییدی و
میزالوروتیکوییدی را دارد و احتمالا با تاثیر بر این گیرنده ها ، روی
فعالیت استروییدهای آندوژن تاثیر می نماید .
همچنین این ترکیبات
با وقفه عمل آنزیم11-Beta Hydroxy steroid در کبد و کلیه از تبدیل کورتیزول
به کورتیزون غیر فعال جلوگیری می کنند . همچنین ترکیبات موجود در عصاره
شیرین با موجب وقفه لیپواکسیژناز و سیکلو اکسیژناز و کاهش فعالیت اسید
آراسیدونیک می گردند .
مقدارمصرف : پس از تمیز کردن پوست روزی 2 تا 4 بار لایه نازکی از پماد روی موضع بمالید
موارد احتیاط :
1- به علت ایجاد حساسیت در اثر تماس با این دارو به مدت طولانی و روی سطح وسیعی از پوست استفاده می شود .
2- در مورد پوست نوزادان روی مخاط و پوستی که هنوز لایه خارجی آن تشکیل نشده استفاده نشود
3-از استعمال پماد در چشم و اطراف آن خودداری شود
عوارض جانبی : در صورت مصرف دارو به مدت طولانی و در سطح وسیع و آُسیب دیده پوست احتمال بروز علائم میزالوکورتیکوییدی وجود دارد .
ضایعات دستگاه تناسلی خارجی زنان
در این مطلب درباره کلیه مشکلاتی صحبت میشود که همگی دستگاه تناسلی خارجی رو دچار التهاب کرده اند زخمی نکرده اند,سفید نیستند ,و البته با آمیزش جنسی هم انتقال پیدا نکرده اند.و گاهی این علایم دیده میشود: قرمز شدن- سوزش -خارش-ترشح.
درماتیت التهابی تماسی:
مهمترین تظاهر, التهاب است.شایعترین بیماری خوش خیم دستگاه تناسلی خارجی زنان درماتیت تناسی است. اکثرا به علت محرک های موضعی مثل لباس زیر مرطوب, اسپری های آئروسل صابونی, یا روغن استحمام, دستمال توالت فرنگی,ضد عفونی کنند ه های مورد استفاده در شستشوی لباس زیر , صابونهای عطری,پودر ها و سایر انواع موادی که بطور شایع دستگاه تناسلی خارجی در تماس با آنها قرار میگیرد.در مان عبارت است از حذف محرک و استفاده از کورتونهای موضعی. نکته مهم آنکه از این پماد ها طولانی مدت استفاده نشود.
درماتیت التهابی سبوروئیک:
بطور شایع در بیماران دیابتی دیده میشود.رویکرد های مناسب در موارد حاد, حذف محرک با استفاده از نشاسته و استفاده موضعی از کرم ها یا لوسیون های کورتونی جهت رفع خارش هستند.
التهابی psoriasis:
اغلب چند کانونی است.پوسته های نقره ای مشخص همراه قرمزی و علائم خراشیدگی خطی است. گاهی بطور یک لکه قرمز بدون پوسته ظاهر میشه.باید تمام بدن برای کشف موارد دیگر بدن معاینه شود.
التهابی قارچی کشاله ران:
معمولا کناره های واضح و مشخصی دارد که بر سطوح پوست نواحی مجاور نیز اثر دارد که بر سطح پوست نواحی مجاور نیز اثر می گذارد. و اغلب در سایر نقاط بدن نیز یافت میشود. پماد clotrimazole برای درمان کافی است. گرچه گاهی از tolnaftate و ketokonazole هم استفاده میشود.
عفونت غده ابتدای مجرای رحمی(bartolian)
درد شدید در هنگام لمس یا در زمان تلاش برای ورود به درون واژن. بسیاری از بیماران سالها
از این علائم رنج میبرند. تا زمانی که به مرحله ای برسند که مقاربت غیر ممکن شود.اغلب بیماران از درد سوزشی در زمان پوشیدن لباسهای چسبان یا استفاده از تامپون شکایت میکنند. در معاینه ابتدای مجرای رحم کانونهائی از قرمز شدن در شیار پرده بکارت مشخص میشود. وقتی که این نواحی با یک وسیله پنبه ای فشار داده شوند, بیمار یک درد سوزشی که اغلب در نیمه تحتانی مجرا حس میشود را توصیف میکند.درمانهای این ضایعه متعدد و اغلب نا امید کننده است. اثبات شده است که تزریق زیر جلدی انترفرون به ابتدای مجرا در دفعت متعدد در هفته به مدت 4 مفته موثر است. درمان با استروئید موضعی یا آنتی بیوتیکها وفقیت آمیز نبوده است. برش جراحی ابتدای مجرا درد را در 60-80 % بیماران مبتلا تسکین میبخشد. در صورت تشکیل آبسه, انجام برش جراحی ضرورت دارد.
کرون
در میان شرایط ایجاد کننده ضایعات زخمی شونده.. بیماری کرون اهمیت خاصی دارد. نزدیک 25% بیماران مبتلا به انتریت کلاسیک.. همچنین سینوس های تخلیه شونده..نواحی فیستوله در پری نئوم یا فیشر هایی در دهانه خروجی.. و ادم دارند. اگر چه ارتباط بین بیماری و این شرایط باید در نظر باشد.. اما درمان نامناسب نیز ممکن است عامل ایجاد این ضایعات باشد.. مثلا برش ساده و تخلیه سینوس ها ممکن است منجر به فیستول رکتو وازینال یا تخریب پرینه گردد. درمان کلاسیک پردنیزون به اضافه مترونیدازول به رزیم درمانی.. کاهش دوز کورتیزون ممکن شده است. در مان با کورتیکو استروئید باید تا مدت زمان محدودی ادامه یابد. اگر انجام جراحی مد نظر باشد.. مترونیدازول باید ادامه یابد.
بهجت
بیماری بهجت که احتمالا یک بیماری خود ایمنی است با زخم های والو و نواحی مجائر پرینه همراه با زخم های مشابه در غشا مخاط مشخص میگردد.جزء سوم این سندرم سه علامتی .. یعنی تحریک .. بطور شایع تشخیص داده نمیشود. در کل تحریک.. جدی تریت تظاهر بیماری است.. زیرا ممکن است به سمت بیماری نرولوزیک کشنده پیشرفت میکند. اساس درمان پردنیزون است و شاید بتوان ذوز آن را در پایان ماه کاهش داد. پسرفت خود بخود و عود شایع هستند و در اداره این بیماری مشکلات عمده ای ایجاد میکنند.
ویتیلیگو
در والو شایع است. اغلب در زمان بلوغ ظاهر میشود و ندرتا علامت دار است. نواحی پیگمانته همراه اغلب در سایر نواحی بدن یافت میشود. زمانی که در زمینه ویتیلیگو علامتی ایجاد شود..معمولا مربوط به درماتیت اضافه شده به بیماری است. با اینکه اغلب سابقه خانوادگی بروز بیماری وجود دارد ولی علت آن ناشناخته است. ویتیلیگو در هر زمان پس از میانسالی و در هر جائی از بدن میتواند بروز کند. ویتیلیگو نباید به اشتباه به عنوان تظاهری از یک بیماری سیستمیک تلقی شود. این بیماری دقیقا نوعی مشکل زیبائی است که بخصوص باعث بدشکلی در سیاهپوستان میشود.
ضایعات هیپر کراتوتیک
ممکن است در طی وقایع مختلفی شناسائی شوند. افزایش رسوب کراتین( هیپر کراتوزیس) یک پدیده حفاظتی است که در بخصوص در پوست تروما دیده مشاهده شده و ممکن است همراه هر گونه تحریک از یک بیماری التهابی مزمن تا کارسینوم .. باشد. ظاهرسفید یا سفید متمایل به خاکستری پوست در این حالات پوست با جذب رطوبت توسط کراتین ایجاد میشود.
سبوره
مثل در ماتیت سبوروئیک... نتیجه اینترتریگوست و اغلب در فضای مرطوب والو یافت میشود. در ماتیت مزمن از حالات تحریکی مزمن متعددی ناشی میشود.. و یک لایه کراتین محافظ ضخیم ایجاد میکند. در مراحل اولیه.. زگیل به رنگ قهوه ای یا قهوه ای متمایل به قرمز است.. و در زیذ میکروسکوپ پاراکراتوز سطحی نشان میدهد ولی در مراحل بعدی با هیپر کراتوزیس مشخص میشود. ضهیعات تحریکی مزمن صرف نظر از علت مربوطه.. نهایتا ممکن است پوشش کراتین سطحی ایجاد کنند
دیستروفی
به ضایعه حاصل ازتغذیه غیر طبیعی.. اشاره دارد. این اصطلاح میتواند در مورد ضایعاتی که با مشخصات زیر بروز میکنند بکار رود: لایه کراتین در ضخامت های مختلف که باعث ایجاد رنگ سفید یا سفید خاکستری میشود.. نازک شدگی غیر طبیعی یا ضخیم شدن.. لایه اپی تلیوم.. ارتشاح التهابی زمینه ای و درجات متفاوت تغییر در بافت همبند ساب اپی تلیال.
مورد آخر ممکن است مربوط به نقایص تغذیه ای که با بررسی الگوهای عروقی نشان داده شده اند.. باشد. این نوع دیستروفی ها شایعترین ضایعات هستند. آنها سابقا به عنوان لکوپلاکی تشخیص داده میشدند. در ترمینولوزی رایج.. لغت دیستروفی .. برای هیپر کراتوز و لیکن اسکلروز با یا بدون آتیپی بکار میرود.
لکوپلاکی
به معنای یک لکه سفید است و اصطلاحی است که میتوان آن را برای تقریبا هر ضایعه سفید والو بکار برد. این اصطلاح بسیار غیر اختصاصی است و باید.. از ترمینولوزی بیماری والو حذف شود. اصطلاحات مختلف دیگر نیازمند بررسی دقیق و تغییر هستند. kraurosis .. یک تظاهر بالینی به معنای چروک خوردگی است و بطور کلاسیک ملازم میکروسکوپی لیکن اسکلروز است.
لیکن اسکلروز
در تمام گروهها در والو شناسائی شده است. دختران در دهه اول عمر با این لکه سفید رنگ و غیر اختصاصی در پوست لابیا مبتلا شده اند. اکثر این بیماران کم سن و سال در زمان قائدگی بهبود می یابند.. اما ضایعه ممکن است در طی سالهای قائدگی نیز رخ دهد که در اینحالت معمولا با پاپولهای کوچک سفید رنگ مایل به آبی شروع میشود. این ضایعات بتدریج با یکدیگر متحد شده و پلاکهای سفیدی را تشکیل میدهند. لیکن اسکلروز در مراحل اولیه بی علامت است و نیاز به درمان ندارد. این ضایعه اهمیت
عمده ای در بیماران یایسه دارد . در این افراد بطور شایع با خارش شدید و مقاوم.. چروک خوردگی پوست والو و تنگی مدخل وازن همراه است در یک بیمار در سنین قبل از بلوغ مهمترین مطلب تسکین علامت است. کورتیکواستروئید های موضعی معمولا موثرند. تستوسترون در این بیماران توصیه نمیشود. اما کرم پروزسترون 2% برای تسکین علامت استفاده میشود. در بیماران یایسه گاهی درمان دراز مدت تستوسترون موصعی موثر است. در تقریبا 20% بیماران با مصرف تستوسترون بزرگی کلیتوریس و افزایش لیپید رخ میدهد. مقالات جدید حصول نتایج بهتر در درمان لیکن اسکلروزیس با مصرف کورتیکواستروئید های موضعی با قدرت متوسط تا بالا را ذکر میکنند. کلوبتازول پروپیونات یک کورتیکو استروئید بسیار قوی است و در کنترل بالینی و بافت شناسی علایم لیکن اسکلروزیس 3 ماه پس از شروع درمان موثر گزارش شده است. به نظر میرسد که این دارو از تستوسترون موثرتر باشد. کلوبتازول پروپیونات معمولا بطور موضعی در ترکیبات با قدرت 025 /0 % یک بار در روز.. 5 روز در هفتهبرای حد اقل یک سال استفاده میشود. تاثیرات اپیدرمی دارو عبارتند از کاهش هیپر کراتوزیس و ضخیم شدگی اپیتلیوم ناشی از افزایش میوز در کراتینوسیت ها. نمای میکروسکوپی لیکن اسکلروز با هیپر کراتوز متوسط.. نازک شدگی اپیتلیوم همراه از دست رفتن rete pegs.. کلازینیزاسیون زمینه ای و ارتشاح التهابی مشخص میشود. مراحل بعدی لیکن اسکلروز بطور شایع تر همراه دیس پارونی ناشی از انقباض دهانه خروجی وازن و شکل گیری فیشور در فورشت هستند. اصطلاح های آتروفی ناشی از افزایش سن و ولویت آتروفیک باید از فهرست حذف شوند زیرا اکثر این ضایعات صورتهای دیگر لیکن اسکلروز هستند.
دیستروفی هیپر پلاستیک
با ضایعاتی که بطور ماکروسکوپی سفید رنگ یا سفید مایل به خاکستری هستندو ممکن است منتشر یا کانونی باشند مشخص میگردد. لکه ها ( patches) سفت هستند و اغلب در لمس.. قوام غضروفی دارند. اینها نمای ضایعاتی را که سابق بر این به عنوان لکوپلاکی تشخیص داده میشدند.. تقلید میکنند. از نظر بافت شناسی لایه کراتین ضخیم تر از آنچه در لیکن اسکلروز دیده میشود و اپی تلیوم پرولیفراتیوتر و همراه ret pegs طویل شده و اغلی blunt است. در هیپر پلازی تیپیک افزایش عناصر سلولی اپیتلیوم وجود دارد اما هیچ وضعیت غیر طبیعی در بلوغ وجود ندارد. بسیاری از این تغییرات در اثر درماتیت مزمن ایجاد میشوند. و درمان آنها باید علامتی باشد. بیوپسی باید بطور آزادانه برای رد وجود آتیپی سلولی همراه انجام شود.
هیدرو کورتیزون فلورینه موضعی بهترین عامل ضد خارش است. ممکن است گاهی نواحی شدیدا هیپر کراتوتیک که اغلب نیز بطور غیر طبیعی پیگمانته شده اند.. به هیدوکورتیزونهای موضعی یا سیستمیک جواب ندهند.. اما تزریق زیر جلدی این فرآورده ها ممکن است به شکل دراماتیک موثر باشد. در نواحی کوچک 3-2 سانتی متری میتوان 3-2 میلی لیتر از هیدرو کرتیزون فلورینه مثل تریامسینولون تزریق کرد که نتایج برجسته ای در حذف علایم و حفظ رنگ طبیعی ایجاد میکنند. تلاش های درمانی موضعی برای حذف تحریکات مشابه آنچه قبلا توصیف شده است .. بوده و صرف نظر از پاتولوزی بیماری.. تمام بیماران باید در مورد بکار گیری این قواعد آموزش ببینند.. بروز انفرادی این وضعیت ناشایع است ولی در صورت بروز به این صورت.. میتوانند بطور ناحیه ای برداشته شوند. اما وجود کانونهای مولتی سنتریک باید بابررسی کلی بافت های مجائر رد شوند. تشخیص در تمامی موارد باید با بیوپسی اثبات شود. در اغلب موارد نمونه های متعدد ضروری اند.. زیرا الگوهای مختلف غالبا با یکدیگر همراهند.
دیستروفی هیپر پلاستیک آتیپیک
معمولا یک ضایعه سفید رنگ است.. اما ضایعه قرمز یاپیگمانته نیز ممکن است تغییرات مشابهی نشان دهند. مورد آخر.. تغییرات اپی تلیالی توصیف شده در نئوپلازی سرویکس را تقلید نمیکند. بلوغ آتیپیک و تشکیل مروارید های اینترا اپیتلیالی شاه علامات دیستروفی هیپر پلاستیک آتیپیک هستند و اغلب در نواحی مجاور کانسر مهاجم والو رخ میدهند.ابنور مالیتی های بافت شناسی ممکن است بابیماریهای ویروسی مختلف مثل عفونت با ویروس پاپیلومای انسانی ( HPV) و ضایعات هرپسی همراه باشند. این موارد بدون شک.. مسئول آتیپی های قابل برگشت توصیف شده هستند.
دیستروفی های مختلط
ترکیبی از تغییرات لیکن اسکلروزیس و هیپر پلازی است. بیوپسی در تشخیص پتانسیل بدخیمی ضایعات مهم است و باید بطور آزادانه از آن استفاده شود. کولپوسکوپی و سیتولوزی در افتراق درجات آتیپی سلولی مفید نبوده اند. بیپوسی عملی ساده و اصولا بدون درد است.. خصوصا اگر ناحیه باعامل بی حسی موضعی انفیلتره شده وپاسخ پوستی KEYES برای برداشت بافت استفاده میشود.
درمان همه ضایعات تحریکی:
درمان اساسی تمام ضایعات تحریکی باید پس از یک تشخیص مثبت آغاز شود. در این حالت انجام بیوپسی ضروری است.با این فرض که هیچ نوع آتیپی مازوری کشف نشده است.. قدم بعدی حذف تحریک است.محتمل به نظر میرسد که تغییرات مزمن همراه با خراشیدگی در ایجاد نئوپلازی اهمیت داشته باشند. درمان عبارت است از هیدرو کورتیزون فلورینه موضعی برای کنترل علائم و کاهش واکنش التهابی موضعی.. استفاده از استروزن داخل وازن در بیماران یایسه.. درمان هر گونه عفونت داخل وازن همراه و حذف تحریک موضعی.
دیس پارونی (مقاربت دردناک در زنان)
عفونت
آمیزشی، از جمله هرپس (عامل تبخال تناسلی) و سایر ویروسهایی که
مجرای تناسلی (مهبل)، گردن رحم، لولههای رحمی، یا تخمدان را درگیر
میسازند.
فشار روی دیواره مجرای تناسلی در اثر تشکیل بافت جوشگاهی به دنبال اعمال جراحی یا اشعه درمانی
تشکیل بافت جوشگاهی ناشی از ترمیم پارگی مجرای تناسلی در اثر یا برای زایمان بهطوری که مجرا را تنگ کند.
تومور فیبرویید یا سایر تومورهای رحمی
آندومتریوز
پرده بکارت بدون سوراخ، پاره، یا ضخیمتر از حد طبیعی
آسیبدیدگی نوک پیشابراه
لغزندهسازی ناکافی مجرای تناسلی یا کاندوم
واکنش آلرژیک به دیافراگم، کاندوم، پا ژل یا فوم ضد حاملگی
خشکی و نازکی دیواره مجرای تناسلی پس از یائسگی
بیماری التهابی لگن
علل روانی و عاطفیاین اختلال کدامند ؟
ترس از حاملگی
ترس از آسیب رسیدن به جنین در هنگام حاملگی
فقدان
برانگیختگی جنسی و لغزندگی مجرای تناسلی در اثر کمی ترشحات. این
حالت در اثر عوامل مختلف مثل تحریک جنسی ناکافی، بیزاری از مرد،
خستگی، یا اضطراب ایجاد میشود.
نداشتن تجربه یا اطلاعات جنسی
سابقه آسیب جسمی یا ضربه روحی ناشی از روابط جنسی
نداشتن موقتی اشتیاق به رابطه جنسی
۳- چه عواملی که این اختلال را شدت میدهند ؟
حاملگی و دوره پس از زایمان
استرس، بیماری اخیر، خستگی، یا کار زیاد
نوشیدن الکل
یائسگی
۴-چگونه از بروز این پدیده ممانعت نماییم؟
اگر علایم عفونت دستگاه تناسلی وجود دارد باید سریعاً برای درمان مراجعه شود.
مصرف ژلها یا فومهای ضد حاملگی که باعث واکنشهای آلرژیک میشوند را متوقف کنید.
موضوع
باید با شوهر در میان گذاشته شود. پشتیبانی و صبر شوهر برای غلبه بر
این مشکل اهمیت زیادی دارد. مسأله تحریک جنسی در این میان مهم
است. در صورت لزوم از مواد لغزندهکننده غیرروغنی و غیر آلرژیک
میتوان استفاده کرد.
اگر صدمات جسمی یا روحی در روابط جنسی
گذشته وجود داشته است، بهتر است برای مشاوره تخصصی در رابطه با
احساسات منفی مربوطه مراجعه شود.
۵-عوارض احتمالی این اختلال عبارتند از :
به
علت بستگی دارد. بیماریهای طبی معمولاً قابل معالجه هستند. مشکلات
روانی را نیز اغلب میتوان رفع کرد. راه حل بهبود مشکلات بین
فردی نیز برقراری ارتباط مناسب و صبر است.
عوارض احتمالی
پیدایش
مشکل در روابط شخصی، ناتوانی دایمی از لذت بردن از تجربیات جنسی،
و از دست دادن عزت نفس درمان این پدیده ممکن است ؟ چگونه؟
-
انجام بررسیهای آزمایشگاهی مثل پاپاسمیر و کشت هر گونه ترشح از
مجرای تناسلی برای پیدا کردن هرگونه مشکل طبی که بتوان آن را
درمان کرد.
- درمان مناسب برحسب وجود علل جسمی یا روانی طرحریزی میشود.
-
نشستن در آب داغ به رفع علایم کمک میکند. بهتر است این کار ۳ یا
۴ بار در روز، هر بار به مدت ۱۵-۱۰ دقیقه، انجام شود.
- به هنگام مقاربت جنسی از لغزندهکننده مناسب استفاده شود.
- تمرینات مخصوص برای آشنا کردن جسم و ذهن با مقاربت جنسی
- وضعیتهای مختلف باید امتحان شوند تا وضعیتی که کمترین درد را به همراه دارد مشخص شود.
-
درمان مشکلات روانی بسته به نیازهای بیمار متفاوت است. روشها
شامل موارد زیر هستند: آموزش درباره جلوگیری از حاملگی؛ مشاوره برای
کشف تعارضات روحی مخفی در ناخودآگاه؛ تمرینات تمرکز حسی و عاطفی؛ و
آموزش روشهای مناسب تحریک جنسی
- در مواردی مثل وجود اسپاسم
عضلات ناحیه مجرای تناسلی یا بافت جوشگاهی ناشی از ترمیم پارگی
مجرای تناسلی، انجام یک عمل جراحی کوچک ممکن است به رفع علایم
کمک کند.
منبع: سایت پزشک
درد و ناراحتی در حین سکس : (برای خانمها ) زنان
و دخترانی هستند که در حین سکس درد زیادی احساس میکنند و علیرغم میل آنها
به سکس و هم آغوشی . اما تجربه درد مانع از این کار میشود .
هیچ کس
نباید در حین سکس درد و ناراحتی بکشد،به همین دلیل اولین توصیه به کسانی
که درد را تجربه میکنند میگوییم که اول دست نگه دارید .سکس برای لذت و خوشی
و کیف کردن است نه برای درد و رنج . خود احساس درد در هنگام سکس نشانگر
این است که یک جای کار می لنگد اما متاسفانه بسیاری با این مشکل دست به
گریبانند .
دخترانی که برای اولین بار عمل دخول آلت پسرانه را در
درون خود تجربه می کنند ( دختران باکره ) ممکن است خود عمل پاره شدن پرده
بکارت یا نفس عمل دخول و خروج آلت مرد باعث احساس عدم راحتی آنان شود که
شدت عدم راحتی یا درد هم به تجربه مرد برمی گردد و نیز جنبه های روانی دختر
که به انقباض ماهیچه های بدن او ودر نتیجه احساس درد و ناراحتی منجر میشود
.
برای جلوگیری از این مشکل ، بهتربن کار صحبت با همدیگر آماده
سازی هم و اعلام این مسئله که اولین بار من است و تجربه ندارم و عمل دخول
را با کمک و هماهنگی هم انجام دهند .
در بسیاری از مواقع شکل و شیوه
فعالیت وتحرک شریک جنسی شما ( مرد یا پسر ) باعث این درد میشود .مثلا مثل
افراد .... ندیده ، تلمبه زدن یا همان عقب و جلو رفتن ها را خیلی تند و
سریع و بدون توجه به احساس و تحمل شما انجام میدهد یا اینکه از یک زاویه
نامناسب آلت خود را وارد شماکرده است . دلیل دیگر احساس درد میتواند کمبود
ترشحات آلت شما باشد استفاده از یک سری دارو ها در کم کردن ترشحات واژن
تاثیر منفی دارد ، از آن گذشته رسیدن به دوره یائسگی و تغییرات هورمونی
ناشی از آن باعث کم شدن ترشحات واژن میشود .
صحبت کردن با هم ،
تغییر زاویه دخول ،یواش کردن عقب و جلو رفتن ها از راه حل های این مشکل است
. راه دیگر استفاده از کرمهای لزج کننده است که به همین نام در داروخانه
یافت میشود .
در بسیاری از مواقع ، خودداری از بوسه های داغ و
معاشقه و ناز و لیسیدن و نوازش و خلاصه آماده سازی بدن ونحریک ترشحات باعث
خشک ماندن واژن و عدم آمادگی آن برای استقبال از آلت طرف میشود که به احساس
درد و ناراحتی زن از سکس منجر میشود .( اهمیت " هنر بوسیدن " و " اهمیت
نوازش" در اینجاست که حتما مطالعه نمایید .)
امــــــا گاهی اوقات
با وجود به کارگیری دهان و زبان و دست (معاشقه) برای تحریک و آماده سازی زن
برای دخول ،واژن زن ترشحات لازم را انجام نمیدهد یعنی واژن هموز خمار است و
زهدان هنوز خواب آلود .در نتیجه تماس و ضربه های یک آلت سفت را بر نمیتابد
و باعث درد میشود .
برای حل این مشکل مرد باید قبل از چپاندن آلت
از انگشتان خود استفاده کند . و حسابی به تحریک واژن ، اطراف وقسمتهای
داخلی آن بپردازد .به شرط آنکه نوازش ،بوسه ، تحریک چوچوله و...... را قبلا
انجام داده باشد .
به کارگیری انگشت برای تفحص آلت زنان و سنجش
آمادگی آن برای استقبال از معشوق دلخواه راه خوب و مطبوعی است . چون هم به
نوبه خود زن را تحریک میکند و هم مرد میزان آمادگی زن را احساس میکند .(
محیطی گرم . نرم . خیس . ازج و منبسط "بد نیست توی چشمهای هم نگاه کنید ")
گاهی
انقباض شدید ماهیچه های کناره دیواره واژن هم باعث احساس درد میشود .دلیل
سفتی و سختی دیواره ها معمولا از اضطراب . نگرانی. ترس .واهمه وفشار روانی
به زن به خاطر احتمالا توقعات نا مناسب و بیجای مرد از او در امور سکسی و
.... ناشی میشود .یعنی مشکل یک عامل روانی دارد .تلاش برای عمل هماغوشی در
یک فضا و محیط مناسب .بوسه و معاشقه طولانی آماده سازی درست و حسابی 2 طرف
برای دخول و کنار گذاشتن توقعات بیجا به حل مشکل میانجامد .
اما
هستند زنانی که پس از طی همه این مسیر ها باید به پزشک مراجه کنند . عامل
دیگر احساس درد عفونت واژن ( به دلایل مختلف ) است که راه آن مراجعه به
پزشک است .استفاده از عطر و کرم در واژن و اطراف آن ممکن است باعث ایجاد
حساسیت واژنی در معدودی از زنها شود .
در نهایت مراجعه به روان پزشک برای عده ای از خانمها که باز هم مشکل دارند توصیه میشود .
نکته مهم پایانی :
در آخر نباید درد و ناراحتی ناشی از یک عامل مهم روانی دیگر را از یاد برد .
زنان
و دخترانی که مورد تجاوز قرار گرفته اند یا بنا به آموزشها و اعتقادات
محدود کننده و یا فشارهای فرهنگی و خانوادگی ، از انجام عمل سکس احساس گناه
با آلوده بودن میکنند . بهترین راه برای غلبه بر این مشکل ، بالا بردن
آگاهی خود درباره مسائل جنسی تلاش برای کنار گذاشتن اخلاقیات و آموزشهای
محدود کننده . اعتماد منطقی به طرف مقابل ، صحبت کردن با هم و تبادل
تجربیات است .
امبدوارم مردان طرف اینگونه زنان لیاقت اعتماد را داشته باشند و سو استفاده نکنند
منبع از وبلاگ amuzesh6